Учитывая высокие цифры смертности от некроза поджелудочной железы, усилия современной медицины направлены на поиски эффективных методов лечения, способных повысить вероятность выздоровления и дать пациенту возможность жить после перенесенного тяжелого заболевания.
Панкреонекроз – инвалидность на всю оставшуюся жизнь?
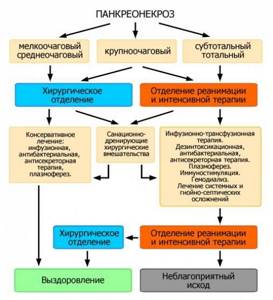
Если происходит гибель тканей значительной части железы (тотальный или субтотальный процесс), выжить пациенту удается редко, несмотря на своевременно оказанную адекватную помощь.
Омертвение клеток происходит молниеносно: иногда орган погибает за несколько часов.
Даже если проведена своевременная операция, не всегда удается добиться положительного результата, и шанс, чтобы сохранить жизнь, сводится к нулю.
Нередко панкреонекроз протекает настолько тяжело, что полного выздоровления не происходит. В процесс разрушения вовлекаются головка, тело и хвост органа. Самым оптимистичным прогнозом после операции становится выживание, которое приводит к инвалидности. В этом случае человек значительно ограничен в трудоспособности.
К противопоказаниям после перенесенного панкреонекроза относятся:
- психоэмоциональное напряжение,
- тяжелый физический труд,
- занятия, требующие нарушения режима питания,
- деятельность в контакте с гепато- или панкреотропными ядами.
Все вышеперечисленные условия категорически запрещены после перенесенного панкреонекроза, поскольку они могут привести к развитию повторного рецидива со смертельно опасным исходом.
Органные осложнения панкреонекроза
Некроз тканей поджелудочной железы без немедленного оказания неотложной помощи приводит к выходу большого количества ферментов в сосуды, вызывая их расширение.
Из-за повышения проницаемости стенок ферменты попадают в межклеточные пространства.
Железа отекает, появляются кровоизлияния в ее тканях и забрюшинной клетчатке, что ведет к необратимым процессам, среди которых самые ранние и распространенные:
- инфильтрат,
- геморрагический выпот,
- перитонит,
- забрюшинный абсцесс или флегмона.
Инфильтрат
Развитие парапанкреатического инфильтрата происходит не только в железе, но и в соседних органах. Поражаются:
- двенадцатиперстная кишка,
- желудок,
- селезенка.
Процесс может перейти на желчный пузырь, печень, вызвать изменения в нижних отделах кишечника.
Происходит спаивание их между собой с участием экссудата, заполняющего верхнюю часть брюшной полости или все ее пространство.
Формирование инфильтрата — это реакция иммунной системы организма на некротические ткани железы. Сам процесс является на этой стадии асептическим, инфекция отсутствует. Поэтому возможно:
- обратное развитие — рассасывание,
- формирование кист,
- гнойный вариант.
Если на протяжении 3 месяцев инфильтрат не исчез, появляются кисты. Это предупреждение о возможном тяжелом осложнении.
Присоединение инфекции приводит:
- к гнойному поражению поджелудочной железы,
- перитониту,
- абсцессу,
- флегмоне.
Это значительно ухудшает состояние и прогноз заболевания.
Отдифференцировать парапанкреатический инфильтрат и выставить диагноз без дополнительных методов исследования трудно. Это связано со скудными клиническими проявлениями из-за асептичности процесса:
- общее состояние не нарушается, никаких жалоб у пациента нет,
- температура нормальная, лишь иногда наблюдается субфебрилитет — повышение до 37–37,9 градусов Цельсия,
- в общем анализе крови, кроме нейтрофильного сдвига влево (не всегда), изменений нет.
Заподозрить осложнение можно при проведении УЗИ забрюшинного пространства, анализов крови и мочи на содержание ферментов поджелудочной железы: в биохимических анализах определяется повышенной уровень амилазы, при ультразвуковом исследовании — характерные изменения.
Перитонит
Перитонит — воспаление серозного листка брюшной полости, приводящее к скоплению жидкости с большим содержанием ферментов. Частота этого осложнения — 60–70%. Проявляется яркой клинической картиной острого живота. Появляются:
- приступообразная боль высокой интенсивности, без четко выраженной локализации, иногда определяются в левом подреберье и эпигастрии,
- признаки острого живота: напряжение передней брюшной стенки и все положительные симптомы воспаления,
- выраженная интоксикация: фебрилитет до 40 и выше, тахикардия, падение артериального давления, тошнота, рвота, метеоризм,
- психоз,
- коллапс — резкое снижение АД и падение сердечной деятельности.
В анализах:
- общий анализ крови – лейкоцитоз и высокая СОЭ,
- биохимические — диастаза мочи и крови превышает норму.
Геморрагический выпот
Перитонеальный геморрагический выпот — одна из причин смерти от панкреонекроза. Является самым тяжелым осложнением. Высокоактивные энзимы приводят к прогрессированию некроза и массовой гибели клеток.
Возникает массивное кровотечение, ткани органа пропитываются кровью. В процесс вовлекаются соседние органы, присоединяется инфекция, развивается гнойная интоксикация.
Болезнь быстро прогрессирует, необходима срочная реанимация.
Клинически это напоминает острый живот, но все признаки его выражены максимально. Внезапно развивается:
- гипертермия — температура достигает 41–42 градусов Цельсия,
- сильнейший озноб и нарушение сознания,
- заторможенность или возбуждение,
- учащенное сердцебиение, нестабильность АД,
- одышка,
- кинжальная боль — интенсивные непереносимые приступы острой боли в животе, в основном, в левом подреберье,
- тошнота, многократная рвота,
- понос и метеоризм.
Флегмона
Забрюшинная флегмона — воспаление жировой клетчатки без четких границ, возникающее остро. Патогенная микрофлора с током крови или лимфы проникает в клетчатку из гнойного очага инфекции либо в процессе проведения операции. Клинические симптомы дают возможность предположить развитие осложнения:
- фебрильная температура (38–38,5 градусов Цельсия и выше),
- боль в поясничной области — пульсирующего или тянущего характера с иррадиацией в полость живота при вовлечении в патологический процесс других органов,
- усиление боли при движениях или перемене положения тела.
Помимо перечисленных органных поражений панкреонекроза, часто развиваются:
- свищи,
- тромбозы глубоких вен с нарушением функций органов малого таза,
- стриктуры гепатобилиарной зоны,
- желудочно-кишечное кровотечение,
- язвы желудка и кишечника,
- ферментная недостаточность.
Есть ли шансы выжить при заболевании?
Чтобы выжить при панкреонекрозе, необходима экстренная госпитализация в хирургическое отделение.
Мучительный процесс гибели клеток протекает стремительно, может быть молниеносным и завершиться в течение одного-двух часов. Если некроз стал тотальным — гибель наступает в 100% случаев.
Для прерывания замкнутого патологического круга нужно срочное проведение реанимационных мероприятий и операции. В этом случае возможно сохранение жизни.
Изначально пациент поступает в отделение реанимации, где проводятся все меры по неотложной терапии, чтобы вывести больного из шока. Проводится дезинтоксикация, обезболивание, создается полный функциональный покой поджелудочной железе. Примерно на 5 день, когда становятся понятны границы и масштабы поражения органа, проводят некрэктомию.
Но это происходит не всегда в такие сроки. Если поражение носит тотальный характер, и счет идет на часы, операция проводится сразу, иногда поджелудочная железа удаляется полностью — панкреатотомия. Больного необходимо зафиксировать для проведения дальнейших манипуляций по промыванию установленных дренажных систем, и в таком положении он может находиться продолжительное время.
Продолжительность лечения после операции длительная, занимает более полугода или год. В обязательном порядке соблюдается предписанная диета — стол № 5 по Певзнеру. В дальнейшем под наблюдением гастроэнтеролога она может меняться на стол № 1 и его модификации. Только специалист может определить, сколько времени нужно находиться на строгой диете.
Помимо режима питания, назначается прием ферментных препаратов, имеющих хороший отзыв о лечении панкреатита, и еще ряд медикаментов, которые необходимы для хорошего самочувствия. Все предписания должны неукоснительно выполняться — только так можно повысить качество жизни после операции.
Статистика смертности при панкреонекрозе
Статистика свидетельствует о том, что летальный исход при начавшемся некрозе наступает в 40–70% случаев. Причины:
- позднее обращение к врачу,
- обширная площадь поражения органа,
- присоединение инфекции,
- количество развившихся осложнений (больше трех).
Окончательный диагноз в таких случаях ставится уже патоморфологом, а не гастроэнтерологом или хирургом.
При панкреонекрозе (ПН) уровень смертности высокий (при тотальном процессе — до 100%), и тенденции к снижению не наблюдается. В 97% тяжелых ПН летальность у больных обусловлена осложнениями, в том числе — послеоперационными. Сам некротический процесс часто может регрессировать, но осложнения развиваются стремительно и приводят к разрушающим последствиям.
Статистические данные по смертности при ПН удручающие: из 10 заболевших от 2 до 9 погибают в стационаре или от тяжелых осложнений или новых заболеваний после выписки. Цифры еще более страшные с учетом того, что заболевают ПН лица трудоспособного возраста — от 30 до 50 лет.
После перенесенного панкреонекроза трудоспособность пациента ограничивается или полностью утрачивается. В дальнейшем может вновь потребоваться хирургическое вмешательство из-за развития осложнений при ПН или возникших в процессе проведенной основной операции.
Причины смерти при патологии
Смертность при ПН достигает 70%, прогноз – редко благоприятный. Согласно статистике, больше половины больных погибает на операционном столе при проведении срочного оперативного лечения. Риск смерти зависит от сроков обращения за специализированной врачебной помощью. Играют роль:
- пожилой возраст (после 50 лет),
- гипотония,
- сахарный диабет,
- мочевина крови, превышающая норму,
- метаболический ацидоз,
- лейкоцитоз.
Согласно многочисленным исследованиям, к основным причинам смерти относятся:
- ранние проявления токсемии,
- отдаленный септический вариант осложнения.
Из-за их развития у каждого четвертого пациента происходит полиорганная недостаточность. Причина смерти в поздние сроки – инфекционно-токсический шок.
Важными факторами также являются:
- чрезмерная длительность приема алкоголя — свойственно пациентам мужского пола,
- нарушение режима питания и чрезмерное употребление жирной, острой и жареной пищи,
- желчнокаменная болезнь — чаще развивается у женщин, если больная не придерживается рекомендаций по лечебному питанию,
- постоянные стрессовые ситуации.
Реабилитационный период после операции
После хирургического лечения пациенты сталкиваются с проблемами, связанными с возникающими послеоперационными осложнениями, а не с продолжающейся симптоматикой панкреонекроза. В этот период необходимо наблюдение хирурга, эндокринолога, реабилитолога.
После перенесенного тяжелого панкреонекроза в 70% случаев пациенты остаются в реабилитационном центре или реанимационном отделении под контролем врачей длительное время — до одного года.
Поскольку назначается щадящий режим и полный покой, больной пребывает на постельном режиме. Со временем это приводит к атрофии мышц и развитию сгибательной контрактуры ног. Притом слабые мышцы не выдерживают массу тела самого человека.
Чтобы этого избежать, рекомендуется делать массаж, выполнять комплексы специальных упражнений, способствующих укреплению мышц.
Из-за аутолиза (самопереваривания железы в острый период) грубо нарушается пищеварение. Больной теряет до 50% массы тела. В послеоперационном реабилитационном периоде важно соблюдать лечебный режим питания, чтобы не обострить повторно процесс и восстановить вес. Рекомендуется есть маленькими порциями 6–8 раз в день протертую пищу.
Строгое соблюдение диеты предписывает исключение из рациона острых, жирных, жареных, маринованных блюд, алкоголя, газированных напитков, крепкого чая и кофе, шоколада. Список запретов большой, но каждый пациент должен его знать, чтобы не нарушать диету.
При соблюдении диетического питания больной возвращается к прежней жизни и не испытывает боли или дискомфорта. Нарушение диеты приводит к смерти.
Как не допустить возникновение фатальных последствий панкреатита?
Панкреонекроз после оперативного и консервативного лечения, если человек выжил, относится к заболеваниям, течение которых поддается контролю. Если есть желание жить, то человек живет с таким диагнозом, выполняя рекомендации, и смертельный исход не грозит.
А также необходимо следить за эмоциональным состоянием, избегать стрессов, соблюдать правила здорового питания, посещать диспансерные осмотры и обращаться к врачу, не занимаясь самолечением. Профилактика осложнений включает отказ от вредных привычек: отказаться от употребления крепких и слабоалкогольных напитков.
При соблюдении этих правил самочувствие может оставаться удовлетворительным.

Панкреонекроз поджелудочной железы: симптомы, лечение и прогноз
Панкреонекроз поджелудочной железы считают одним из серьезнейших заболеваний органов брюшной полости.
При позднем или неадекватно выбранном лечении панкреатита, будь то острый или хронический, возникают осложнения в виде тяжелых нарушений в работе защитных механизмов.
Это приводит к отмиранию органа или его частей, и если вовремя не оказать помощь, счет жизни пациента пойдет на часы. Рассмотрим панкреонекроз в деталях и узнаем ее симптомы, способы лечения и прогноз.
Общие сведения
Что такое панкреонекроз? Это серьезное заболевание, поражающее чаще всего молодых и людей среднего возраста, имеющих ранее проблемы с поджелудочной железой и желчным пузырем, злоупотребляющих алкоголем, не соблюдающих диету и назначенное врачом лечение по сопутствующим проблемам.
Основу патогенеза панкреонекроза составляет прекращение работы внутренних защитных механизмов органа. Начинается все с серьезной нагрузки, например, обильного приема алкоголя и пищи. При этом внешняя секреция усиливается, протоки поджелудочной железы растягиваются под создавшимся напором.
Панкреатический сок плохо циркулирует и застаивается, внутреннее давление повышается. В связи с этим происходит ранняя активация пищевых ферментов. В норме они не должны оказывать никакого действия на клетки, но если наблюдается патология, запускается процесс массивного некроза поджелудочной железы.
Распад тканей оказывает токсическое действие не только в области органа, но и на весь организм, в частности на почки, печень, сердце и мозг.
По виду механизма патологического действия различают три формы панкреонекроза:
- Жировая. При преждевременной активации такого фермента, как липаза, разрушаются клетки жировой ткани железы. Некротические очаги наблюдаются и за ее пределами: в большом и малом сальнике, на брыжейке и других органах брюшины.
- Геморрагическая. Активация же эластазы приводит к разрушению стенок сосудов поджелудочной железы, а затем – и близлежащих органов. Наблюдаются многочисленные кровоизлияния и геморрагическое пропитывание тканей. В брюшной полости образуется выпот, содержащий кровь.
- Смешанная. При одинаково выраженной активности обоих ферментов патологическое влияние комбинируется.
Ситуация осложняется образованием абсцессов и множественных гнойников и требует, чтобы лечение было срочно оказано в условиях стационара, иначе неминуем летальный исход.
Причины
Существует три основных фактора возникновения некроза тканей поджелудочной железы:
- Алиментарный
- Рефлюксный
- Обтурационный
Под алиментарным фактором имеется в виду чрезмерная нагрузка, когда гибель клеток вызывается несдержанностью в еде или алкоголе.
При забросе желчи из двенадцатиперстной кишки активируются ферменты, и начинается воспаление. При длительном воздействии развивается некроз, ткани поджелудочной железы заменяются фиброзными образованиями. Этот фактор называется рефлюксным.
Обтурационный фактор подразумевает закрытие просвета протоков. Причиной этому может стать желчнокаменная болезнь. При закупорке давление повышается, пропускная способность сосудов увеличивается. В результате активируются энзимы и орган атакует сам себя.
Симптомы
Панкреонекроз развивается в три этапа. Сначала происходит активное размножение и распространение бактерий, что вызывает сильную интоксикацию и усиливает выработку ферментов. Больной жалуется на неустойчивый стул, приступы рвоты и повышение температуры тела.
Второй этап характеризуется наличием гнойников с расплавлением тканей. Признаки третьего этапа – образование каверн и распространение воспалительного процесса на более обширные области. Органы начинают отказывать по одному, что в конечном итоге приводит к смерти.
Рассмотрим теперь симптомы, которые обозначают острое начало болезни. Первой жалобой пациента с панкреонекрозом будет сильная боль, отдающая в левую половину живота, левое плечо и область поясницы.
Совсем без боли некроз части поджелудочной железы или всего органа не проходит. Но при поражении нервных окончаний, проводящих импульсы в мозг, болевой синдром может ослабляться на фоне сохраняющейся интоксикации и ухудшения состояния.
Такая ситуация не означает ничего хорошего и говорит о глубоком поражении.
Далее к боли присоединяется рвота, которую нельзя купировать никакими останавливающими средствами. Причем не важно, состоялся ли какой-то прием пищи. Облегчения каждый приступ не приносит, а приводит только к постепенному обезвоживанию.
Рвотные массы содержат желчь и кровавые сгустки. Отмечается сухость кожных покровов и слизистой больного, язык полностью обложен налетом. Со стороны ЖКТ отмечаются симптомы метеоризма и непроходимости. Состояние сопровождается лихорадкой.
Также советуем просмотреть: Функции гормонов поджелудочной железы
Пальпация живота показывает вздутие, по бокам туловища и на пояснице обнаруживаются синюшные пятна, обусловленные множественными кровоизлияниями. Цвет кожи близок к землистому или желтушному. Появляется холодный пот, учащается дыхание и сердцебиение.
Недостаток кислорода вследствие поверхностного дыхания и резкие скачки уровня глюкозы в крови приводят к развитию энцефалопатии. Это проявляется в виде спутанного сознания, повышенного возбуждения и потери ориентации в пространстве. Возможно, что человек впадет в коматозное состояние.
Прогноз для выживания при этом очень плохой.
При увеличении размеров поджелудочной железы формируется выпот в брюшной полости. Инфильтрация может достигнуть таких размеров, что ее можно будет отчетливо увидеть при осмотре. Кожа в области органа становится чувствительной.
Панкреонекроз может осложняться токсическим гепатитом, нефритом или миокардитом. Брюшная полость заражается, и развиваются такие серьезные состояния, как перитонит, абсцесс или флегмона клетчатки. Больной при этом будет находиться в состоянии шока, возможны дыхательные нарушения. Из-за разрушения стенок сосудов возможно развитие внутренних кровотечений и тромбозов.
Лечение
Лечение панкреонекроза производится исключительно в стационаре. Неотложной методикой, когда отмечены угрожающие жизни симптомы, является операция, после которой врач будет контролировать состояние пациента в палате интенсивной терапии. Это необходимо, чтобы вовремя обнаружить возникшие осложнения, риск которых крайне высок.
Некроз жировой ткани поджелудочной железы и паренхимы лечится в три важных этапа:
- Оперативное вмешательство
- Медикаменты и соблюдение диеты
- Период реабилитации
На всех этапах нельзя допускать заражение пациента больничной инфекцией, так как организм итак подвергся сильной интоксикации и очень ослаблен.
Медикаменты
Лекарственные препараты не избавят от панкреонекроза, но могут снять некоторые симптомы, тем самым улучшая состояние больного. Применяются следующие лекарства:
- Внутривенное введение альбумина и плазмы крови
- Декстран и пентоксифиллин (улучшает микроциркуляцию)
- Фуросемид (способствует выведению токсинов)
- Омепразол (подавляет секреторную функцию)
- Соматостатин (подавляет выработку ферментов)
- Иммуностимуляторы, антисептики и антибактериальные препараты
Также советуем просмотреть: Возможные болезни поджелудочной железы
Общими рекомендациями являются строгий постельный режим и ограничение в еде, вплоть до голодания. При необходимости осуществляют промывание желудка, а также применяют охлаждающие компрессы.
Операция
Оперативное вмешательство проводится с целью полной или частичной резекции органа. Это делается для ликвидации некротизированных очагов.
Иногда приходится удалять еще селезенку или желчный пузырь, которые тоже оказались пораженными патологическим процессом. При подключении перитонита хирург полностью промывает всю брюшную полость антисептиком.
Прогноз таков, что далеко не все больные выживут после радикальной операции (всего 40%).
На ранних этапах можно лечить панкреонекроз малоинвазивным вмешательством, которое отличается более коротким периодом реабилитации. Наиболее популярными методами являются:
- Пункция. Выведение жидкости из области некроза. Используется однократно при отсутствии инфекции.
- Дренирование. Многократная очистка очага некроза. При наличии инфицирования и безуспешной пункции.
Такие манипуляции помогут, если четко видны границы некротических очагов и они имеют небольшие размеры.
Реабилитация
Врачи назначают специальную диету, прием поддерживающих медикаментов и направляют на регулярные проверки состояния пациента с помощью УЗИ или КТ. Соблюдать строгий режим необходимо не менее одного года.
Часто после вмешательства при панкреонекрозе появляются следующие осложнения:
- Нарушения пищеварения
- Образование кист
- Ухудшение состава крови
- Сахарный диабет
Их наличие устраняется в индивидуальном порядке. Народные методы и лечебная физкультура оказываются бесполезными в борьбе с заболеванием и его последствиями.
Прогноз
При некрозе поджелудочной железы прогноз является неутешительным. Только 40% больных смогут вернуться к нормальной жизни, соблюдая некоторые ограничения. Всю жизнь будут противопоказаны тяжелый физический труд, эмоциональные переживания и любые отступления от назначенного питания.
Заключение
Что такое панкреонекроз
Одним из сложнейших заболеваний является панкреонекроз поджелудочной железы. Причем этот недуг чаще характерен для молодых людей, независимо от половой принадлежности (более 70% больных панкреонекрозом выявляется в возрасте до 30 лет). Даже при адекватном и современном лечении шанс выжить после болезни составляет всего 30–60%.
Панкреонекроз — тяжелейшее нарушение функции поджелудочной железы, которое представляет собой стремительное отмирание клеток органа, сопровождающееся воспалительным процессом.
Как результат, поджелудочная железа подвергается деструкции и не может в прежней мере выполнять свои функции.
Панкреонекроз — одна из стадий развития острой формы панкреатита, характеризующаяся быстрыми темпами прогрессирования и тяжелейшей клинической картиной.
Виды панкреонекроза
В зависимости от распространения и локализации деструктивных процессов, выделяют:
- ограниченный панкреонекроз;
- распространенный (из-за панкреонекроза поджелудочной железы поражается практически вся поверхность органа);
- тотальный (полное поражение всего объема органа).
В зависимости от того, сопровождается ли течение заболевания инфекционным процессом:
- с наличием инфекции, то есть инфицированный;
- стерильный — инфекция отсутствует.
Стерильный вид панкреонекроза может протекать в одной из 3-х клинико-анатомических форм:
- Жировая. Прогрессирование некротического процесса происходит медленно, на протяжении 4–5 дней, прогноз в таком случае наиболее благоприятный.
- Геморрагическая. Развитие заболевания быстрое, часто с наличием внутреннего кровотечения.
- Смешанная. Присутствуют признаки жировой и геморрагической формы, такая форма встречается чаще всего.
Основные причины
Самой частой причиной возникновения панкреонекроза является употребление алкогольных напитков и неправильное питание.
Причем в большинстве случаев панкреонекроз выявляется именно после однократного употребления алкоголя и жирной пищи в большом количестве.
Чаще всего это бывает в праздники, после длительных застолий с обилием жирных блюд и алкогольных напитков. Симптомы развития заболевания можно обнаружить уже в первые сутки после воздействия провоцирующего фактора.
Следующая причина, по которой может развиться панкреонекроз, — наличие у пациента желчекаменной болезни. В таком случае происходит закупоривание протоков поджелудочной железы, вследствие чего повышается внутрипротоковое давление и начинается расплавление тканей органов.
Причины панкреонекроза могут заключаться и в возникших после операции осложнениях, травмах в области живота, расстройстве работы желудочно-кишечного тракта. В результате одного из перечисленных факторов происходит рефлюкс — заброс желчи в поджелудочную железу и активизация проферментов, что становится причиной развития ферментопатических реакций.
Патогенез панкреатита поджелудочной железы основывается на нарушении локального защитного механизма органа. Прием пищи и алкоголя в обильных количествах значительно усиливает выработку внешней секреции, из-за чего нарушается отток панкреатического сока и происходит перерастяжение протоков органа.
Из-за повышения давления внутри протоков образуется отек паренхимы, разрушаются ацинусы органа. Все это в совокупности становится причиной массивного некроза тканей органа (самопереваривания жировых клеток и сосудистых стенок). При дальнейшем попадании ферментов и продуктов распада тканей в кровеносную систему оказывается токсическое воздействие на весь организм.
Очаги поражения возникают в печени, почках, сердце, головном мозге.
И хотя от развития панкреонекроза никто не застрахован, можно определить группу риска по возникновению данного заболевания. Сюда нужно включить хронических алкоголиков, а также пациентов, страдающих от желчекаменной болезни, печеночной патологии, нарушений функций желудочно-кишечного тракта. Относятся сюда и люди с врожденной аномалией строения поджелудочной железы или органов пищеварения.
Механизм развития
О начале развития болезни можно говорить еще до того, как будут обнаружены первые симптомы. В основе механизма развития панкреонекроза лежит сбой в работе локальных защитных механизмов поджелудочной железы.
Дальнейшее прогрессирование заболевание проходит в 3 этапа:
- Этап токсемии. После того как провоцирующий фактор оказал свое влияние на поджелудочную железу, происходит усиление внешней секреции органа и перерастяжение протоков железы, в результате чего наблюдается повышение давления и запуск процесса некроза тканей органа. Т. е. орган переваривает сам себя. В случае с активизацией липазы происходит некроз жировых клеток, такая клинико-анатомическая форма развития панкреонекроза называется жировой. А если же происходит активизация эластазы, начинается разрушение сосудов, в таком случае принято говорить о геморрагической форме. В обоих случаях не избежать возникновения полиорганной недостаточности, то есть поражения всех жизненно важных органов — сердца, печени, почек, головного мозга.
- После того как заболевание начало свое развитие, наступает этап абсцесса. На этом этапе образуется воспалительный процесс в железе, который впоследствии распространяется и на другие органы с последующим образованием гнойных полостей.
- Для увеличения шансов на благоприятный исход необходимо избежать развития третьей фазы развития панкреонекроза — образования гнойных очагов. Если заболевание достигло этой стадии, даже самое современное и профессиональное лечение не дает никаких гарантий.
Характерные симптомы
Клиническая картина панкреонекроза достаточно своеобразна, ее легко отличить от каких-либо других патологий. Симптомы развития заболевания включают в себя в первую очередь болевые ощущения, локализующиеся в левой части живота и отдающие в спину, плечо или пах.
Часто больному сложно определить точную локализацию боли, и он утверждает, что она является опоясывающей.
В зависимости от степени развития некротического процесса, боль может быть различной интенсивности: чем больше степень поражения тканей, тем менее ощутимой становится боль, что объясняется омертвением тканей и нервных окончаний.
Именно поэтому улучшение самочувствия пациента при выявленном панкреонекрозе является исключительно плохим сигналом, за которым должны последовать незамедлительные лечебные манипуляции. Однако снятие болевых ощущений на начальной стадии развития заболевания возможно после принятия больным позы лежа на боку с согнутыми в коленях ногами.
Следующим симптомом после возникновения болевых ощущений является тошнота и рвота. Не зависимо от приема пищи и других факторов, пациент жалуется на неукротимую рвоту. При анализе рвотных масс можно обнаружить примеси желчи и крови. Даже после того, как в желудке не останется никакой пищи, рвота будет продолжаться, но уже в виде сгустков крови и желчи.
Это говорит о том, что идет процесс разрушения кровеносных сосудов эластазой. После длительного периода рвоты наступает дегидратация организма — обезвоживание.
Кожа больного становится сухой, на языке появляется налет, в слизистых чувствуется сухость, снижается количество выделяемой мочи вплоть до ее полного отсутствия, появляется постоянная жажда, которую невозможно утолить из-за постоянной рвоты.
Нарушение работы желудочно-кишечного тракта — еще один признак начала развития болезни. Из-за «выключения» поджелудочной железы из процесса пищеварения происходит сбой в этой системе, появляется вздутие живота и метеоризм, при этом запор и задержка газов. Дальнейшее течение заболевания приводит к интоксикации организма, признаками которой является:
- повышение температуры тела до 38 градусов и выше;
- учащение сердцебиения и дыхания;
- появление одышки;
- снижение артериального давления;
- общая слабость и ломота в теле.
При распространении губительных токсинов в головной мозг развивается энцефалопатия, что проявляется в спутанности сознания, повышенной возбудимости или, наоборот, заторможенности, дезориентации в пространстве. Тяжелейшим последствием интоксикации является кома.
Симптомы прогрессирования заболевания выражаются в изменении кожных покровов.
Сначала по причине выброса поджелудочной железой вазоактивных веществ, расширяющих кровеносные сосуды, появляются участки покраснения, затем с возникновением интоксикации организма становится бледной кожа, позже цвет кожных покровов может стать желтушным, землистым, мраморным.
В некоторых случаях могут происходить подкожные кровоизлияния, проявляющиеся в виде сине-фиолетовых пятен сначала на животе, а затем и на других частях тела. Независимо от интенсивности проводимых лечебных манипуляций процесс токсемии длится около 4–5 дней с ежедневным нарастанием выражения симптомов.
Следующей стадией клинической картины болезни является образование гнойных инфильтратов — осложнений вследствие некротических процессов в органах. Начинает развиваться полиорганная недостаточность — нарушение функционирования всех жизненно важных органов. Помимо общей симптоматики, в ряде случаев могут возникать различного рода осложнения. Самыми опасными являются:
- перитонит;
- внутренние кровотечения;
- обширный абсцесс брюшной полости;
- ферментная недостаточность;
- образование тромбов;
- болевой или инфекционный шок.
Если хотя бы одно из осложнений имеет место быть, последствия заболевания, скорее всего, будут трагичны.
Диагностика
Диагностировать развитие заболевания можно, оценив анамнез пациента, выслушав его жалобы, осмотрев и организовав комплекс дополнительных обследований.
При панкреонекрозе необходимо провести лабораторную диагностику, состоящую из общего анализа крови (на сахар, кальцитонин, уровень лейкоцитов, СОЭ, гемокрит, зернистость нейтрофилов), анализа мочи (на уровень трипсина), анализа роста АСТ и АЛТ (печеночных ферментов).
Затем необходимо перейти к инструментальной диагностике, включающей:
- УЗИ брюшной полости и желчных путей, что позволяет выявить наличие кист и абсцессов и определить их локализацию;
- компьютерную томографию, с помощью которой определяется степень увеличения железы, панкреатических протоков, наличие очагов некроза, воспаления тканей;
- магнитно-резонансную томографию;
- рентгенографию области живота;
- пункцию и бакпосев образовавшейся жидкости в очаге поражения;
- ангиографию сосудов поджелудочной железы;
- ретроградную холангиопанкреотографию (оценка состояния протоков поджелудочной железы) и диагностическую лапароскопию.
Только последовательное, своевременное и качественное выполнение всех перечисленных действий способно дать точный результат. Врач не может пренебречь ни одним из этапов обследования, иначе картина заболевания не будет достоверна.
Применяемое лечение
Как будет поставлен окончательный диагноз, необходимо прибегнуть к выполнению лечебных манипуляций. Больной незамедлительно госпитализируется в палату интенсивной терапии отделения хирургии. Комплекс лечебных мероприятий должен быть проведен исключительно в условиях стационара.
В первую очередь терапия направлена на подавление разрушительных процессов в организме: предотвращение самопереваривания поджелудочной железы, ликвидацию последствия интоксикации, а в случае, если обнаруживаются признаки осложнений, немедленное их подавление.
Наиболее благоприятный прогноз может быть в том случае, если заболевание выявлено на самой ранней стадии и было начато своевременное адекватное лечение.
Для лечения панкреонекроза применяются консервативные и хирургические методы. К ряду консервативных методов относятся следующие:
- обеспечение абсолютного покоя больного, то есть полное ограничение его физической активности;
- исключение приема пищи (питание организма производится с помощью специальных растворов через капельницы);
- введение препаратов, подавляющих болевой синдром (это необходимо сделать во избежание развития такого осложнения, как болевой шок);
- блокирование выделения секреции желудка, поджелудочной железы и 12-перстной кишки (путем внутривенного введения антиферментных средств и промывания желудка холодной водой);
- при отсутствии сопровождающей желчекаменной болезни возможно введение желчегонных препаратов;
- обеспечение местной гипотермии (прикладывание холода к животу);
- введение антибактериальных препаратов с целью профилактики и купирования воспалительного процесса в железе (могут быть использованы такие антибиотики, как Цефепим, Ципрофлоксацин и Метронидазол);
- внутримышечное введение Церукала для подавления рвоты;
- при выраженных проявлениях интоксикации проводится очищение крови с помощью плазмофереза, гемосорбции, перитонеального диализа, гемофильтрации;
- в целях предупреждения возникновения внутреннего кровотечения вводится Соматостатин.
Если рассматривать хирургические методы лечения, то при постановке диагноза панкреонекроз в большинстве случаев больному должна быть проведена операция, так как процент избежавших ее незначителен.
Хирургическое вмешательство необходимо для восстановления оттока соков железы, удаления постнекротических участков и гнойных образований, остановки внутреннего кровотечения.
Оперативное лечение панкреонекроза должно проводиться по истечении острой фазы развития заболевания, которая может длиться около 4–5 суток.
Срочное оперативное вмешательство может быть проведено, если наблюдается субтотальный и тотальный некроз тканей поджелудочной железы, гнойном перитоните, панкреатогенном абсцессе. В большинстве случаев больным показано повторное оперирование с целью устранения остатков инфекции и некротических очагов.
Восстановление после лечения
После операции и других лечебных манипуляций врачи могут сформулировать больному и его родственникам дальнейший прогноз.
При панкреонекрозе поджелудочной железы летальный исход возможен даже после оказания своевременной адекватной медицинской помощи.
Даже после удачного проведения терапии пациенту потребуется ряд сложнейших реабилитационных мероприятий. В течение 3–4 и более месяцев человек будет считаться нетрудоспособным.
Для того чтобы предотвратить развитие панкреонекроза, необходимо избегать провоцирующих факторов, известных своим негативным действием на организм. Это неправильное питание, малоподвижный образ жизни и прием алкоголя.
Панкреонекроз поджелудочной железы
- Панкреонекроз поджелудочной железы – это патология поджелудочной железы с деструктивным течением.
- По сути, это осложнение панкреатита, которое поражает, преимущественно, людей в молодом, достаточно активном возрасте.
- В целом, это очень опасное состояние, которое достаточно часто оказывается причиной смерти человека.
- Именно поэтому очень важно узнать все о причинах его формирования, симптомах и особенностях лечения.
Почему развивается панкреонекроз
- Факторами, оказывающими влияние на формирование панкреатита и панкреонекроза, следует считать нарушение рациона и эпизодическое употребление алкогольных напитков.
- В соответствии с последними исследованиями, с панкреонекрозом сталкиваются те, кто не страдает алкогольной зависимостью.
- Однако началу такого состояния обычно предшествует употребление спиртных напитков в значительном количестве.
- Панкреонекроз поджелудочной железы формируется вследствие местного изменения протекционных механизмов органа.
- Обильное употребление пищи и алкогольных напитков приводит к существенному форсированию секреции, чрезмерному растяжению протоков органа, дестабилизации выведения панкреатического сока.
- Увеличение показателей внутрипротокового давления будет провоцировать:
- отечность паренхимы (то есть всех тех клеток, которые располагаются рядом с поджелудочной);
- дестабилизацию ацинусов (единицы строения);
- раннюю активацию таких ферментов, которые провоцируют значительный по своей площади некроз тканевых структур железы (проще говоря, самопереваривание, проявляющееся признаками, о которых будет рассказано далее).
Увеличение степени активности липазы будет влиять на патологии жировых клеток, в то время как эластазы – на дестабилизацию сосудистой стенки.
Ферменты, получившие дополнительную активность, как и продукты тканевого распада, проникают в кровоток. За счет этого проявляется токсическое влияние на внутренние органы и тканевое строение. Прежде всего, будут страдать такие органы, как печень, почки, сердечная мышца и даже головной мозг.
Хотелось бы отметить, что идентифицируют три различных вида заболевания. Классифицируются они в зависимости от того, какие именно механизмы будут наиболее активными, а именно жировая, геморрагическая и смешанная разновидность панкреонекроза. Для того чтобы еще лучше понимать природу заболевания, необходимо узнать все о каждом проявлении.
Симптомы панкреонекроза поджелудочной железы
Данная патология, проявляющаяся самыми разными симптомами, начинается с внезапной опоясывающей боли, которая будет иррадиировать в левую половину брюшины и поясницы, а также в плечо с этой же стороны. Форм панкреонекроза, не сопровождающихся болями, просто не бывает.
Необходимо понимать, что между степенью выраженности болезненного синдрома и тяжестью разрушения тканей органа просматривается прямая зависимость.
Через определенный промежуток времени после формирования болезненных ощущений начнет развиваться неукротимая рвота. Она не имеется какой-либо связи с употреблением пищи и не приносит больному никакого облегчения. В рвотных массах будет содержаться не только желчь, но и кровяные сгустки.
По причине активности рвотных позывов будет формироваться обезвоживание, которое проявляется сухостью кожного покрова и слизистой оболочки. При этом язык оказывается обложенным, планомерно усугубляется развитие диуреза. Возможно следующее развитие событий:
- формируется метеоризм кишечника;
- перистальтика идентифицируется, как усугубленная, диагностируют задержку газов и стула;
- интоксикационные и дегидратационные состояния будут сопровождаться лихорадкой;
- дальнейшее развитие воспаления приведет к увеличению поджелудочной железы в размерах, развитию инфильтрата в области брюшины.
Уже на пятый день от начала патологического состояния инфильтрат можно будет не просто пропальпировать, но и определить без каких-либо приспособлений. В проекции органа проявится гиперестезия кожного покрова.
Специалисты обращают внимание на то, что представленные аномальные сдвиги в работе организма приводят к формированию чрезвычайно опасной полиорганной недостаточности. Происходит подобное на почве усугубленной формы токсического заболевания печени, нефрита, кардита или респираторных нарушений.
Панкреонекроз, как очень тяжелое патологическое состояние, может иметь ряд осложнений, вылечить которые далеко не так просто. Речь идет о шоковом состоянии, перитоните, абсцессах брюшины, желудочно-кишечных кровотечениях. Для того чтобы разобраться в этом вопросе еще более подробно, очень важно обратить внимание на то, как именно идентифицируется панкреонекроз.
Варианты диагностики
- Образование панкреонекроза подразумевают усугубленное состояние больного, а потому необходимо будет поместить пациента в отделение интенсивной терапии.
- Именно там обеспечивается максимально частая идентификация ферментной активности не только в крови, но и в моче.
- Нежелательным проявлением в плане будущего прогноза следует считать прогрессирующее увеличение амилазы или внезапный скачок такого показателя.
Обзорная рентгенография органов брюшины позволяет установить какие-либо косвенные проявления воспаления. Использование контрастного компонента может дать возможность визуально определить фистулы органа. Говоря о диагностике, обращают внимание на то, что:
- ультрасонография указывает на присутствие конкрементов в протоках, выводящих желчь, любые изменения структурного строения железы, наличие некроза в брюшине;
- более подробно определяются изменения за счет применения МРТ поджелудочной железы, МРПХГ, КТ;
- изучать состояние протоков поджелудочной, идентифицировать факторы развития застоя позволит ретроградная холангиопанкреатография.
В наиболее сложных ситуациях обеспечивается проведение диагностической лапароскопии.
Дифференциальная диагностика проводится в связи с кишечной непроходимостью, острыми воспалительными патологиями аппендикса (аппендицит), воспалением желчного пузыря, желчными коликами и другими состояниями. Таким образом, именно адекватная и полноценная диагностика позволяет ответить на вопрос, что такое панкреонекроз.
Лечение панкреонекроза
Ведущими направлениями восстановительного курса следует считать обезболивание, обезвреживание различных ферментов и обеспечение дезинтоксикационного вмешательства.
Корректная анестезия будет включать в себя использование анальгетиков (при необходимости могут применяться даже наркотические компоненты) и спазмолитиков.
Также речь может идти о рассечении капсулы поджелудочной, применении новокаиновых блокад.
Снижение отечности железы под воздействием диуретиков приведет к исключению в будущем болезненного синдрома. Дезинтоксикационное вмешательство обеспечивается за счет значительного количества инфузионных составов под постоянным контролем диуреза. В подобные растворы обычно добавляют такой компонент, как апротинин.
В обязательном порядке применяются антигистаминные наименования (после их согласования со специалистом).
Для того чтобы исключить гнойные осложнения, настаивают на обеспечении антибактериальной терапии с применением антибиотиков широкого спектра воздействия.
Перечень этих наименований подбирается исключительно лечащим врачом, также он определяет этап и омертвление клеток. Специалисты обращают внимание на то, что:
- симптоматическая терапия включает в себя противошоковые меры воздействия, нормализацию работы других органов и физиологических систем;
- во всех ситуациях развития патологии необходимо озаботиться операционным лечением для нормализации выделения панкреатических соков. Также это будет необходимо для резекции некротических масс;
- в течение первых пяти суток от начала развития патологии осуществлять оперативное вмешательство нежелательно;
- объясняется это тем, что на таких сроках крайне сложно адекватно определить уровень разрушения тканей, а также увеличивается вероятность вторичного заражения и формирования осложнений после операции.
Многие задаются вопросом о том, можно ли применять народные методы при панкреонекрозе, ответ специалистов в этом случае определен – это просто недопустимо. Учитывая это, хотелось бы рассказать все о прогнозе и профилактике описываемой патологии.
Недостаточность кардии желудка
Прогноз и профилактика
Определение какого-либо прогноза для больных с панкреонекрозом представляет собой достаточно сложную задачу, потому что зависит от множества обстоятельств. Прежде всего, потребуется ответить на вопрос, что это такое за состояние и почему именно оно сформировалось.
Далее, необходимо понимать, что в существенной мере усугубляется прогноз при наличии какого-либо из факторов: возраст старше 55 лет, лейкоцитоз более 16х109/л, повышенные показатели сахара в крови. Принимается во внимание гипокальциемия, метаболический ацидоз, увеличение мочевины и многое другое.
Присутствие 6-ти и более факторов из указанных ранее гарантирует 100% летальность больного.
Профилактика данного состояния будет заключаться в максимально раннем обращении за специализированной помощью, обеспечении восстановительного курса, в том числе и хирургического. Однако в целом, говоря о разрушении тканей поджелудочной железы, смертность составляет около 70%, а потому необходимо очень внимательно относиться к симптомам и причинам развития состояния.