Аппендицит – это острое воспаление придатка слепой кишки, также известного как аппендикс (рис. 1).
Рисунок 1. Аппендикс (а), мешкообразный отросток слепой кишки длиной около 7-9 см, расположен в нижнем правом квадранте живота. При воспалении аппендикса (b) развивается аппендицит. Источник: СС0 Public Domain
Аппендицит всегда заявляет о себе неожиданно. Это не тот случай, когда острым проявлениям болезни предшествует так называемый продромальный период. Если болит аппендикс, пациенту может понадобиться экстренная помощь.
Среди острых хирургических заболеваний брюшной полости аппендицит занимает почетное первое место – 89% от общего числа. Чаще всего он встречается у молодых людей в возрасте 15-30 лет, причем женщины больше подвержены этой патологии.
Однако это не означает, что взрослые и пожилые люди не страдают от этого заболевания – он может возникнуть и в 50, и даже в 70 лет.
Пусть подобные случаи редки, все же они встречаются, а опасность для здоровья при этом намного выше, ведь чем человек старше, тем больше у него сопутствующих заболеваний, тормозящих процесс выздоровления.
Причины
На сегодняшний день специалисты не могут с полной уверенностью утверждать, что именно является пусковым механизмом воспаления аппендикса.
Принято считать, что главной причиной воспаления аппендикса является закупорка его просвета, в результате чего происходит скопление слизи и ее последующее инфицирование.
Роль наследственной предрасположенности к аппендициту пока изучена недостаточно хорошо.
Однако уже сейчас некоторые отечественные и зарубежные специалисты, основываясь на своих клинических наблюдениях, выдвигают предположение, что генетические факторы все же могут способствовать развитию аппендицита.
Кроме того, существуют такие врожденные особенности, как изгибы или сужение червеобразного отростка — они могут вызывать застойные явления и воспалительные процессы.
Существуют и менее популярные, но все же принятые к рассмотрению в широких научных кругах теории, затрагивающие возможные причины аппендицита:
- Сосудистая. Есть предположение, что системные васкулиты и другие заболевания сосудов, приводящие к нарушению кровоснабжения слепой кишки, могут стать причиной воспаления червеобразного отростка.
- Эндокринная. Слизистая оболочка толстого кишечника содержит т.н. энтерохромаффинные клетки, которые выделяют вещества, способствующие воспалительным процессам. Именно в аппендиксе таких клеток очень много, поэтому теория считается жизнеспособной.
- Инфекционная. Многие ученые полагают, что инфекционные заболевания (например, амёбиаз или брюшной тиф) способны вызывать воспаление аппендикса. Правда, пока никто не может внятно объяснить, какие именно бактерии можно отнести к специфическим возбудителям аппендицита.
Виды болезни
Чаще всего аппендицит имеет острое течение. Некоторые ученые настаивают на возможности развития хронического аппендицита у пациентов, ранее не переносивших острую форму болезни, однако это утверждение до сих пор остается предметом споров в научных кругах.
Таким образом, клиническая классификация включает следующие виды аппендицита:
- Острый неосложненный.
- Острый осложненный (об осложнениях читайте в следующем разделе статьи).
- Хронический.
Острый аппендицит, в свою очередь, принято классифицировать по характеру патологических изменений в тканях, определяемых при гистологическом исследовании.
Такая классификация называется клинико-морфологической и разделяет острую форму аппендицита на следующие виды:
- Катаральный. Наиболее распространенный и при этом наименее опасный вид аппендицита, при котором воспаляется только слизистая оболочка червеобразного отростка. Приступ начинается с разлитой боли в верхней части живота, которая через несколько часов смещается в правую подвздошную область. Живот не напряжен и принимает участие в дыхательных движениях. Температура может быть нормальной, но чаще отмечается повышение примерно до 37,5 Со.
- Гнойный (флегмонозный). Очаги гнойного воспаления охватывают весь аппендикс, при этом он существенно увеличивается в размерах, отмечается отек стенок кишечника. Может возникнуть воспаление брюшины (перитонит). Основной признак — боли в правой подвздошной области с постоянно усиливающейся интенсивностью. Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены.
- Гангренозный. Отмечается обширный некроз стенок аппендикса, а его цвет становится черно-зеленым. Клиническая картина напоминает флегмонозный аппендицит, но интенсивность боли обычно меньше, поскольку многие нервные окончания в аппендиксе к этому времени отмирает. Пульс слабого наполнения, часто наблюдается озноб.
- Перфоративный. В стенке червеобразного отростка образуется прободное отверстие, что чревато попаданием гнойного содержимого в брюшную полость. Интенсивные боли спустя несколько часов ослабевают, но вскоре возобновляются, причем уже по всему животу. Отмечается жар, тошнота, но сам больной почти не предъявляет жалоб. Это объясняется эйфорией на фоне выраженной общей интоксикации. Мышцы живота напряжены и не принимают участия в дыхательных движениях.
Чем опасен аппендицит: осложнения
Отсутствие своевременной медицинской помощи может привести к перфорации (разрыву стенки) аппендикса и развитию опасных для жизни осложнений:
- перитонит (воспаление брюшины),
- гнойное воспаление тканей — абсцессы (поддиафрагмальные, межкишечные, забрюшинные, периапендикулярные, печеночные),
- пилефлебит (воспаление и тромбоз воротной вены),
- сепсис (распространение инфекции по всему организму).
Все перечисленные состояния сопровождаются тяжелой клинической картиной: невыносимая боль в животе, высокая температура, рвота, спутанное сознание. При отсутствии неотложной медицинской помощи наступает смерть.
Симптомы аппендицита
Для острого аппендицита характерно острое начало. Обычно симптомы появляются ночью или ранним утром, при этом клиническая картина разворачивается стремительно.
Первый признак — появление разлитой тянущей боли в верхней части живота (эпигастральная область). По мере усиления болевые ощущения становятся резкими и пульсирующими, перемещаясь при этом в нижнюю правую часть живота.
К общим симптомам «острого живота» относят (рис. 2):
- повышение температуры (обычно до 37,5 Со, но при осложненных формах отмечается повышение до 40 Со),
- тошнота и рвота,
- сухость во рту,
- отсутствие аппетита,
- нарушения стула (возможны как запоры, так и диарея),
- учащенное сердцебиение,
- сероватый налет на языке,
- вздутие живота и метеоризм.
Рисунок 2. Классические симптомы «острого живота», часто сопровождающие острый аппендицит. Источник: Adobe Stock
У аппендицита существует несколько специфических симптомов, которые позволяют отличить его от других заболеваний:
- симптом Бартомье-Михельсона – боль при пальпации слепой кишки усиливается, если пациент лежит на левом боку,
- симптом Воскресенского – врач кончиками пальцев делает быстрое и легкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения,
- симптом Долинова – усиление болевых ощущений в правой нижней части живота при его втягивании,
- симптом Волковича-Кохера – сначала боль возникает в верхней части живота, а спустя несколько часов перемещается в правую подвздошную область,
- симптом Крымова-Думбадзе – усиление болевых ощущений при пальпации пупочного кольца,
- симптом Раздольского (Менделя-Раздольского) – перкуссия брюшной стенки сопровождается усилением боли в правой подвздошной области,
- симптом Ситковского – возникновение или усиление болей в правой нижней части живота, если пациент лежит на левом боку,
- симптом Ровзинга – возникновение или усиление интенсивности болевых ощущений в правой нижней части живота при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки.
С какой стороны болит?
Как правило, боли при аппендиците локализуются в нижней правой части живота, поскольку именно там находится аппендикс — между пупком и правой подвздошной костью (рис. 3).
Рисунок 3. Боль при аппендиците обычно сильнее всего в месте воспаления — внизу живота с правой стороны. Источник: СС0 Public Domain
Однако в редких случаях боль отмечается с левой стороны. Причин у этого феномена сразу несколько:
- Излишняя подвижность ободочной кишки.
- Иррадиация. Аппендицит известен тем, что при надавливании на живот боль может отдавать в любую часть живота (в том числе – влево).
- Зеркальное расположение внутренних органов (то есть органы, которые в норме должны находиться справа, располагаются с левой стороны, и наоборот).
Характер боли
В начале боль при аппендиците может быть разлитая, тянущая. Позднее, по мере развития болезни, она становится резкой и пульсирующей. В редких случаях боль появляется внезапно, одновременно с приступами не приносящей облегчения рвоты и скачками температуры.
Как отличить от других заболеваний?
Боль, возникшая из-за воспаления аппендикса, обычно становится сильнее во время кашля и чихания, при движении и дыхании. Существует также характерное для аппендицита явление, которое получило название «симптом Образцова» — усиление болевых ощущений, когда больной в положении стоя поднимает правую ногу.
Характерная особенность аппендицита, позволяющая отличить его от других заболеваний брюшной полости – боль стихает, если принять позу лежа на боку с подтянутыми к животу коленями.
Диагностика
Диагностические мероприятия начинаются с пальпации. При надавливании на живот справа и резком убирании руки боль усиливается – это называют симптомом Щеткина-Блюмберга.
Лабораторная диагностика:
- Анализ крови (о наличии аппендицита говорит повышенное содержание лейкоцитов и незрелых нейтрофилов).
- Анализ мочи (проводят, чтобы убедиться, что причина боли — не заболевание мочевыделительной системы).
Инструментальная диагностика:
- Ультразвуковое исследование брюшной полости.
- Компьютерная томография.
- Рентгенография.
В сомнительных случаях врач может назначить диагностическую лапароскопию: через надрез в брюшной стенке вводится эндоскоп, при помощи которого производится прямой осмотр аппендикса. Эту процедуру относят к диагностическим операциям, но точность исследования стремится к 100%.
Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112.
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику.
Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса.
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
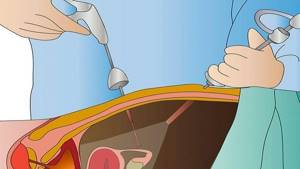
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
Рисунок 4. Лапароскопическое удаление аппендикса травмирует ткани в наименьшей степени. Источник: СС0 Public Domain
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным.
В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию.
Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
Профилактика
Чтобы снизить вероятность острого аппендицита, следует придерживаться следующих правил:
- включать в рацион достаточное количество клетчатки для профилактики запоров и гнилостных процессов в кишечнике,
- избегать бесконтрольного употребления антибиотиков, чтобы не допустить развития дисбактериоза,
- повышать иммунитет: вести активный образ жизни, избегать вредных привычек, регулярно принимать витаминные комплексы,
Раньше за рубежом практиковалась профилактическая аппендэктомия – американские врачи удаляли детям аппендиксы с таким же рвением, как советские врачи вырезали детям гланды при малейших признаках простуды.
Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Заключение
Таким образом, для профилактики аппендицита важно употреблять достаточное количество клетчатки, повышать защитные силы организма и избегать вредных привычек. Как правило, воспаление червеобразного отростка развивается стремительно, поэтому при подозрении на аппендицит следует без промедления вызвать бригаду скорой помощи. При своевременном обращении к врачу прогноз благоприятный.
Хронический аппендицит
- Термином «аппендицит хронический» обозначается заболевание с определенной клинической картиной, в основе которого лежат первичные или вторичные хронические воспалительные изменения в червеобразном отростке неспецифического характера.
- Существуют три основные клинические формы хронического аппендицита.
- Резидуальный, или остаточный, аппендицит возникает в результате обратного развития острого аппендицита.
- При этой форме в стенке червеобразного отростка могут быть обнаружены очаговые или диффузные морфологические признаки хронического воспаления.
- Хронический рецидивирующий аппендицит протекает с периодическими обострениями и ремиссиями.
- Его появлению обычно предшествуют повторные приступы острого аппендицита и боли с правой стороны.
- Эти формы имеют большое сходство, носят вторичный характер и нередко объединяются под названием хронического рецидивирующего аппендицита.
- В тех случаях, когда болезнь характеризуется постепенным бесприступным началом и течением, говорит о первично-хроническом аппендиците.
- Хроническое течение аппендицита порой бывает сложно диагностировать, поскольку оно имеет сходные с другими заболеваниями желудочно-кишечного тракта и брюшной полости черты.
Болезнь хамелеон — симптомы аппендицита
Признаки и симптомы хронического аппендидицита часто могут совпадать с признаками других заболеваний, хронической язвенной болезни, холецистита, пиелита.
Пациенты, страдающие хронической формой аппендицита, могут на протяжении довольно долгого времени страдать от часто повторяющихся приступов боли в правом боку. Каждый такой приступ может перейти в перитонит, что подразумевает немедленное обращение за медицинской помощью.
Основной симптом хронического течения заболевания – тупая боль, периодически возникающая во время ходьбы или при физических нагрузках.
Кроме нее могут появляться тошнота и рвота, сопровождающийся сильной резью в животе жидкий стул. Повышение температуры для данного заболевания не характерно.
Диагностика хронического аппендицита
- Для диагностики хронического аппендицита обязательно выполняют рентгенконтрастную ирригоскопию толстого кишечника, позволяющую выявить отсутствие или частичное заполнение барием слепого отростка и замедление его опорожнения, что свидетельствует об изменении формы аппендикса, деформации, сужении его просвета.
- Проведение колоноскопии помогает отвергнуть наличие новообразований в слепой и толстой кишке, а обзорной рентгенографии и УЗИ – в брюшной полости.
- Клинические анализы крови и мочи больного при хроническом аппендиците, как правило, без выраженных изменений.
- При первично-хроническом аппендиците диагноз ставят методом исключения других возможных заболеваний органов брюшной полости, дающих схожую симптоматику.
- Необходимо проводить дифференциальную диагностику хронического аппендицита с заболеваниями:
- язвой желудка,
- болезнью Крона,
- синдромом раздраженного кишечника,
- хроническим холециститом,
- спастическим колитом,
- брюшной жабой,
- иерсиниозом,
- тифлитом
- илеотифлитом другой этиологии (например, туберкулезной, злокачественной),
- болезнями почек и мочевых путей,
- гинекологическими заболеваниями,
- глистной инвазией у детей и др.
Может колоноскопия выявить хронический аппендицит?
Колоноскопиия — это медицинский эндоскопический диагностический метод, во время которого врач осматривает и оценивает состояние внутренней поверхности толстой кишки при помощи эндоскопа.
Колоноскопия дает возможность увидеть слизистую кишечника и его перистальтику, исключить воспалительные заболевания кишечника, в т.ч. в слепой кишке, которая очень часто вызывают клинику, похожую на аппендицит… Аппендикс увидеть не возможно.
Хронический резидуальный (остаточный) аппендицит
Хронический резидуальный (остаточный) аппендицит возникает после перенесенного острого приступа, закончившегося выздоровлением без оперативного вмешательства.
В этих случаях, как правило, сохраняются все условия для возникновения повторной атаки заболевания (перегибы отростка, спайки, сращения и другие причины, затрудняющие опорожнение отростка).
Если в анамнезе у больного приступы острого аппендицита повторялись, в таких случаях принято говорить о хроническом рецидивирующем аппендиците.
При установленном диагнозе хронического аппендицита и стойком болевом синдроме показано хирургическое лечение: удаление слепого отростка – аппендэктомия открытым способом или лапароскопическим способом. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин болей в правой подвздошной области.
Операцию по удалению аппендицита (слепого отростка) назначают при упорных болях у пациента с ярко выраженной симптоматикой заболевания. Характерно то что после удаления аппендикса больному с диагнозом хронический аппендицит может назначаться антибиотикотерапия. Операция у больного с хроническим аппендицитом часто грозит осложнениями в виде образования спаек.
Если больной не испытывает сильных болей и симптомы смазаны, тогда врач может ограничиться лечение медикаментами, без оперативного хирургического вмешательства. Назначаются спазмолитические препараты, физиотерапия, мероприятия направленные на оздоровления всего желудочно-кишечного такта больного.
Врач некогда не решит делать операцию, если симптомы аппендицита не выражены, изменения в аппендиксе при хроническом аппендиците могут быть до такой степени невыраженными, что обнаружить их можно только лишь при морфологическом исследовании. Если будет удален здоровый аппендикс, это грозит только усилением болей у пациента.
Видео: Аппендицит лечение
На вопрос отвечает: врач высшей категории детский уролог Сумин А.И.
При колоноскопии можно увидеть аппендицит
Характерные особенности
Хронический аппендицит характеризуется вялотекущей формой воспаления аппендикса – червеобразного отростка слепой кишки. При этом аппендикс подвергается различного рода деформациям.
На фоне хронического течения заболевания в аппендиксе могут образоваться спайки, рубцы, меняющие конфигурацию отростка, произойти разрастание грануляционной ткани, либо другие склеротические и атрофические изменения.
Бывает, что аппендикс сращивается с близлежащими органами и тканями.
Врачи различают резидуальную (остаточную), рецидивирующую, а также первично-хроническую формы этого заболевания.
При резидуальной хронической форме у больного когда-то произошел один приступ острого аппендицита, но воспалительный процесс быстро закончился, поэтому оперативного вмешательства не потребовалось.
В случае рецидивирующей формы хронического воспаления аппендикса приступы время от времени повторяются, но клинические проявления выражены минимально и чередуются стадиями ремиссии. Наконец, первично-хроническая форма характеризуется отсутствием приступов, поэтому развивается постепенно.
Как правило, при хроническом течении аппендицита ярко выраженных симптомов не наблюдается. Обычно человек жалуется на умеренные боли приступообразного характера. Иногда в правой половине живота чувствуется несильная, но постоянная боль.
Локализация болевого синдрома чаще всего происходит в подвздошной области или в районе пупка. Бывает, что боль распространяется в правое бедро пах, поясницу.
Многое зависит от интенсивности воспалительного процесса и месторасположения червеобразного отростка.
При напряжении мышц, связанном с чиханием, кашлем, дефекацией, физической нагрузкой, болевые ощущения могут усиливаться.
Нередко развиваются сопутствующие симптомы: тошнота, рвота, расстройство стула (диарея или запор), сильная боль при ректальном или гинекологическом обследовании, частые позывы к мочеиспусканию.
Патологические проявления во время повторных приступов (при рецидивирующей форме заболевания) схожи с симптомами острого аппендицита.
Диагностика
В связи с тем, что клинические симптомы хронического течения аппендицита расплывчаты и смазаны, диагностика болезни вызывает определенные трудности. Легче всего диагностировать данный недуг в период повторных приступов (опять же при рецидивирующем типе).
Тем не менее, опытный врач может обнаружить косвенные признаки аппендицита, протекающего в хронической форме, путем пальпации. О его наличии может говорить появление боли при прощупывании правой подвздошной области.
Согласно медицинской терминологии, это так называемые положительные симптомы Ситковского, Ровзинга или Образцова.
Более точную картину, свидетельствующую о сужении просвета и деформации червеобразного отростка, покажет рентгеноконтрастная ирригоскопия толстого кишечника.
Чтобы опровергнуть подозрения на наличие злокачественных опухолей и других новообразований в слепой кишке, а также брюшной полости, дополнительно назначают колоноскопию, ультразвуковое исследование и обзорную рентгенографию.
Как правило, анализы крови и мочи характерных патологических изменений не показывают.
Конечно, при невыраженной симптоматике консервативное лечение во время хронического течения аппендицита может помочь. Это различные физиотерапевтические процедуры, прием спазмолитических и обезболивающих средств, препаратов, устраняющих расстройства кишечника.
Но все-таки, чтобы навсегда избавиться от этого заболевания, необходима хирургическая операция. Удаление червеобразного отростка слепой кишки проводится методом аппендэктомии, либо лапароскопии.
В последующем назначается антибиотикотерапия для предотвращения распространения воспалительного процесса в брюшную полость.
Восстановление кишечника после колоноскопии | Какие осложнения бывают и что делать после колоноскопии — DocDoc.ru
Колоноскопия — это малотравматичное исследование кишечника, которое редко сопровождается осложнениями. Но после данной диагностической манипуляции часто появляются дискомфортные ощущения, что считается нормой.
Какие осложнения бывают
Все осложнения возникают обычно из-за неправильно проведенной подготовки к процедуре или из-за нарушения режима питания в восстановительный период.
Перечень негативных последствий:
- проблемы со стулом (диарея, запор);
- метеоризм (из-за поступления воздуха во время манипуляции);
- кишечное кровотечение;
- боли и жжение в заднем проходе;
- выделения с кровью из прямой кишки;
- тошнота, рвота;
- головокружение, слабость;
- повышенная температура тела.
Диарея
Причина появления диареи ─ несоблюдение диеты и дисбактериоз. Частый стул опасен тем, что быстро наступает обезвоживание организма. Обязательно нужно выпивать не менее полутора или двух литров негазированной воды в день. Если проблема сохраняется более двух суток подряд, то назначаются следующие лекарственные средства:
- Хилак форте;
- Смекта;
- Имодиум;
- Лоперамид.
Есть и народные средства, которые хорошо помогают справиться с поносом. Среди них:
- корневища кровохлебки;
- черника;
- плоды черемухи.
Запор
Если после колоноскопии у больного возникает длительный запор, то для его устранения назначается диета и умеренная физическая активность. Обязательно нужно пить много воды. При отсутствии позывов к дефекации в течение двух суток, показан прием слабительных средств. Подходящие варианты:
- Фортанс;
- Форлакс;
- Дюфалак.
В первый день после исследования подобные препараты использовать нельзя, потому что есть риск спровоцировать атонию кишечника.
Что делать, если болит живот после колоноскопии
Нередко пациенты предъявляют жалобы на появление колик после процедуры. Обычно, это связано с повышенным газообразованием.
Как правило, неприятные ощущения отмечаются в околопупочной области или в верхней части эпигастрия. Для устранения дискомфорта можно принять сорбенты (активированный уголь, Энтеросгель и другие).
При помощи спазмолитиков (препаратов на основе Дротаверина) боли становятся менее выраженными.
При появлении болезненных ощущений в области заднего прохода, врачи рекомендуют воспользоваться свечками для лечения геморроя.
Если дискомфорт сохраняется дольше 2-3 суток, то необходимо обратиться за помощью к специалисту.
Восстановление кишечника после колоноскопии
После эндоскопического исследования требуется время, чтобы кишечник восстановился. В особенности, если манипуляция сопровождалась удалением новообразований или взятием биопсии. Также, после проведенной диагностики часто отмечается нарушение баланса микрофлоры.
Для налаживания пищеварения используются следующие медикаменты:
- Хилак Форте. Средство на основе биосинтетической кислоты. Эффективно выводит токсины из организма.
- Бифидумбактерин. Живые бактерии, помогающие устранить симптомы дисбактериоза.
- Лактобактерин. Живые бактерии, способствующие восстановлению микрофлоры.
- Линекс. Пробиотик, содержащий три вида жизнеспособных бактерий.
Все препараты назначаются исключительно врачом после предварительной консультации.
Диета
Диетический рацион ─ это первый пункт в профилактике нежелательных последствий после диагностической процедуры. Рекомендуется дробное питание маленькими порциями. Лучше всего, если приемы пищи будут в одно и то же время.
Таким образом, кишечник легче адаптируется к нагрузкам. Продукты должны легко усваиваться и не раздражать слизистую оболочку. Исключается вся пища, способствующая повышенному газообразованию.
В первые два дня после исследования лучше отдавать предпочтение жидким блюдам.
Помимо правильного питания, нельзя забывать о необходимости потребления большого количества воды (около двух литров в день).
Список запрещенных продуктов:
- жирное мясо и рыба;
- колбаса, сосиски;
- консервы;
- маринады;
- молоко;
- бобовые культуры;
- грибы;
- орехи;
- острые пряности и специи;
- сдоба;
- овощи (белокочанная капуста, редиска и другие);
- кондитерские изделия;
- крепкий черный чай;
- кофе;
- спиртные напитки;
- квас.
Меню после колоноскопии следует составлять таким образом, чтобы полностью покрывать потребность организма в витаминах и микроэлементах.
Что можно есть и пить:
- нежирное мясо и рыба;
- овощные бульоны;
- обезжиренные йогурты;
- отварные яйца или паровые омлеты;
- зеленый чай.
Все блюда рекомендуется употреблять в отварном или запеченном виде. Твердая пища в рацион вводится постепенно.
После удаления полипов в кишечнике методом колоноскопии лечебная диета будет другой. В первый день нужно поголодать, а на следующие сутки вечером разрешается съесть бульон.
Далее в рацион вводятся кисели, рисовый отвар. С 4 по 14 день следует питаться жидкими кашами и слизистыми супами. Далее, еще 3, 5 месяца необходимо соблюдать облегченный рацион.
В меню включаются легкие каши, бульоны и нежирные продукты.
При соблюдении всех врачебных рекомендаций после колоноскопии, риск возникновения неприятных последствий и осложнений сводится к минимуму.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
28 июня 2019
- Пионерская1 км
- Комендантский пр-т1.5 км
г. Санкт-Петербург, ул. Серебристый б-р, д. 20А
Многопрофильная клиника. Оказывает услуги для взрослых и детей, по направлениям: отоларингологии, терапии, эндокринологии, онкологии, дерматологии, косметологии, хирургии, офтальмологии, гинекологии, урологии, педиатрии, неврологии, кардиологии и многим др. Основные методы диагностики: УЗИ, холтеровский мониторинг, авторефрактометрия, КТ, МРТ, лабораторные анализы.
Хронический аппендицит, методы диагностики и лечения
Хронический аппендицит — это длительное вялотекущее воспаление червеобразного отростка слепой кишки, в результате которого стенки органа склерозируются (замещаются рубцовой тканью) и инфильтрируются (пропитываются) иммунокомпетентными клетками.
Это относительно редкое состояние, точные статистические данные по которому неизвестны: исследование удаленных вследствие хронического аппендицита червеобразных отростков показывает, что до 20% операций выполнено напрасно1.
По наблюдениям некоторых авторов, хронический аппендицит отмечается примерно в 18% случаях диагностических лапароскопий, выполненных при болях в правой подвздошной области, чтобы подтвердить или опровергнуть патологию червеобразного отростка2.
Классификация хронического аппендицита
По характеру течения хронический аппендицит может быть:
- первично-хронический — воспаление изначально носит вялотекущий характер, без острых приступов;
- резидуальный — после первого острого приступа аппендицита воспаление стихает, постепенно формируется аппендикулярный инфильтрат;
- рецидивирующий — время от времени повторяются приступы острого аппендицита.
Причины возникновения хронического аппендицита
Из-за того, что патология относительно редкая, точные причины ее возникновения не установлены. Среди предположительных:
- перенесенная «абортивная», бессимптомная форма аппендицита;
- измененная реакция иммунной системы (аутоиммунное воспаление);
- повышение давления в ободочной кишке;
- паразитарные заболевания;
- энтериты, колиты.
По мере развития хронического воспаления просвет отростка сужается вплоть до полной облитерации (зарастания). Слизистая атрофируется, истончается, сглаживается. Подслизистый слой замещается соединительной (рубцовой) тканью. Уменьшается количество гладкомышечных клеток в мышечном слое червеобразного отростка, погибшие клетки также заменяются соединительной тканью.
Снижается количество лимфатических фолликулов — иммунной ткани отростка. Зато вокруг сосудов появляются иммунные клетки. Все эти изменения, в свою очередь, создают условия для поддержания хронического воспаления, что замыкает порочный круг.
Нарушение свободного оттока содержимого червеобразного отростка может способствовать возникновению водянки (скопления жидкости) червеобразного отростка или мукоцеле (скопления слизи).
Симптомы хронического аппендицита
Основной симптом хронического аппендицита — время от времени появляющиеся боли в правой подвздошной областиПроявления хронического аппендицита, как правило, крайне незначительны. Например, это периодически возникающие боли в нижней правой части живота. У женщин они часто объясняются гинекологическими проблемами, что приводит к диагностическим ошибкам.
Возможны также тяжесть и дискомфорт в животе, вздутие, тошнота, чередование запоров и поносов. Температура может быть нормальной или подниматься до субфебрильных значений (около 37).
Исключение составляет рецидивирующий аппендицит, каждый приступ которого разворачивается как приступ острого аппендицита: сильная боль в правом боку, которая усиливается при ходьбе и кашле, повышение температуры, понос, напряжение и болезненность мышц стенки живота в правой подвздошной области.
Эти симптомы какое-то время сохраняются, после чего самопроизвольно прекращаются.
Именно из-за подобной картины болезни некоторые эксперты считают, что рецидивирующего хронического аппендицита не существует и каждый новый приступ — это проявления острого аппендицита вирусной природы, который не приводит к перфорации и перитониту, а самопроизвольно разрешается3.
Диагностика хронического аппендицита
Из-за неспецифических проявлений диагностика хронического аппендицита нередко затруднена. Как правило, приходится проводить сложный комплекс обследований для исключения заболеваний, которые могут проявляться схожими симптомами:
- гинекологической патологии;
- мочекаменной болезни (правой почки);
- хронического колита;
- болезни Крона;
- дивертикула кишечника;
- туберкулеза;
- язвенной болезни желудка и двенадцатиперстной кишки;
- хронического холецистита;
- хронического панкреатита.
Для этого назначают клинический и биохимический анализы крови, анализы мочи, УЗИ брюшной полости и области малого таза, фиброгастроскопию, колоноскопию и другие исследования.
Относительную диагностическую ценность имеет ирригоскопия — рентгеновское исследование толстой кишки. Кишечник очищают с помощью серии клизм или специального препарата, после чего наполняют рентгеноконтрастным веществом и делают снимки.
В отличие от других обследований, призванных исключить патологии со схожими клиническими проявлениями, ирригоскопия позволяет заподозрить именно хронический аппендицит: по неравномерному заполнению червеобразного отростка контрастом, изменению его формы, нарушению моторной активности самого отростка и кишечника в этой анатомической области (спазм или атония илеоцекального угла). Также для хронического аппендицита характерна задержка бария в просвете червеобразного отростка в течение нескольких дней.
Кроме ирригоскопии, выявить возможное воспаление червеобразного отростка помогает компьютерная томография, но она не позволяет различить острый и хронический процессы.
Нередко решающей в диагностике хронического аппендицита становится диагностическая лапароскопия — исследование, при котором в брюшную полость вводят миниатюрную камеру. Она позволяет изучить состояние внутренних органов.
Лечение хронического аппендицита
При не слишком явных клинических проявлениях и отсутствии инфильтрата, водянки или мукоцеле может быть назначено консервативное лечение. Рекомендуют антибиотики, спазмолитики, препараты, нормализующие моторику желудочно-кишечного тракта (прокинетики), физиотерапевтические процедуры, способствующие разрешению воспалительного процесса.
Если же симптомы заболевания причиняют пациенту сильный дискомфорт, а патологические изменения червеобразного отростка очевидны, необходима операция.
Аппендэктомия может быть сделана как открытым доступом, так и эндоскопически, в зависимости от технической оснащенности медицинского учреждения.
После оперативного вмешательства назначают гастропротекторы (ребамипид), способствующие восстановлению слизистой оболочки кишечника.
Прогноз и профилактика хронического аппендицита
При хроническом аппендиците прогноз, как правило, благоприятный — заболевание не угрожает жизни, хоть и значительно ухудшает ее качество. Профилактики хронического аппендицита не существует.
[1] А.В. Сажин, С.В. Мосин, А.А. Коджоглян и соавт. Принципы дифференцированного подхода к диагностике и лечению больных с подозрением на хронический аппендицит. Хирургия. Журнал им. Н.И. Пирогова, 2011.
[2] А.В. Сажин, С.В. Мосин, А.А. Коджоглян и соавт. Эпидемиологические аспекты хронического аппендицита. Хирургия. Журнал им. Н.И. Пирогова, 2011.
[3] В.К. Шатобалов. Аппендицит: этиология, патогенез, классификация, а также варианты его рецидивирующего и хронического течения. Хирургия. Журнал им. Н.И. Пирогова, 2013.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.