2863
Хотя эмбриональная карцинома наблюдается в большинстве смешанных герминогенных опухолей, в чистом виде она встречается лишь в 2-3% случаев. Обычно в эмбриональном раке выявляются структуры опухоли желточного мешка. Опухоль крайне редко наблюдается у пациентов в препубертатном возрасте. пик выявляемости приходится на 30 лет.
Клинически характерно повышение уровня плацентарной щелочной фосфатазы (PLAP), лактатдегидрогеназы (LDH), СА-19-9 в сыворотке. На момент постановки диагноза 40% больных уже имеют отдаленные метастазы.
Макроскопически эмбриональный рак обычно представлен нечетко очерченным узлом серовато-белого цвета с участками некроза и кровоизлияния. Микроскопически выявляются участки трех типов, представленные примитивными анапластическими эпителиальными клетками. В солидных участках клетки расположены в виде диффузных полей (рис. 4.15), в других участках определяются железистоподобные структуры, выстланные кубическими или вытянутыми клетками (рис. 4.16). Рис. 4.15. Эмбриональный рак. Солидное строение; поля примитивных анапластических эпителиальных клеток. Окраска гематоксилином и эозином. х400 Рис. 4.16. Эмбриональный рак. Железистые структуры, тубулярные структуры из примитивных эпителиальных клеток, образующие железы. Окраска гематоксилином и эозином. х200 Также имеются папиллярные структуры, строма сосочков может быть выраженной или слабо развитой (рис. 4.17). Рис. 4.17. Эмбриональный рак. Папиллярные структуры, образованные примитивным эпителием. Окраска гематоксилином и эозином. х200 Для всех форм эмбриональной карциномы характерны поля эозинофильного коагуляционного некроза. Клетки опухоли имеют широкую цитоплазму, полиморфные гиперхромные ядра с крупными нуклеолами. Митотическая активность высокая. Эмбриональная карцинома часто сочетается со структурами внутриканальцевого рака, для которых типичны центральные некрозы по типу комедокарциномы. Часть некрозов подвергается дистрофической кальцификации с образованием так называемых гематоксилин окрашиваемых телец. Иногда происходят дегенеративные изменения и клетки могут напоминать синцитиотрофобласт, что приводит к ошибочному диагнозу хориокарциномы. В несеминомных герминогенных опухолях, включая эмбриональную карциному, зачастую трудно оценить наличие сосудистой инвазии, интратубулярные структуры могут имитировать интраваскулярные. Если в смешанных герминогенных опухолях имеется врастание в сосуды, то именно эмбриональный рак служит ангиоинвазивным элементом.
Дифференцировать эмбриональную карциному следует с опухолью желточного мешка, типичной семиномой, особенно с ее тубулярными и псевдожелезистыми структурами, и анапластической сперматоцитарной семиномой.
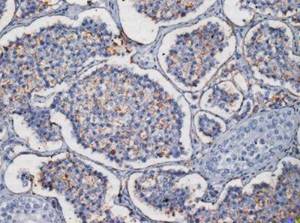
Опухоль желточного мешка значительно чаще встречается у пациентов препубертатного возраста и составляет около 82% герминогенных тестикулярных опухолей. В постпубертатный период эта опухоль выявляется лишь у 15% больных. обычно как компонент смешанного новообразования. Характерно повышение уровня а-фетопротеина (AFP) в сыворотке. Макроскопически опухоль желточного мешка у детей представлена солидным одиночным гомогенным узлом серо-белого цвета с миксоидной или желатиноидной поверхностью разреза, могут быть мелкие кисты. У взрослых опухоль обычно гетерогенная, с включением кровоизлияний, некрозов и множественных кист различного размера. Микроскопическое строение сложное и весьма разнообразное: опухоль может содержать микрокистозную часть, структуры эндодермального синуса, папиллярные, солидные и альвеолярные структуры, макрокисты (рис. 4.18). Могут наблюдаться участки миксоматоза, очаги саркоматоидного и гепатоидного строения. Рис. 4.18. Опухоль желточного мешки. Микрокисты в опухоли. Окраска гематоксилином и эозином. х 400 Микрокистозная часть опухоли содержит вакуолизированные клетки. Довольно крупные вакуоли, расположенные в цитоплазме, делают клетки похожими на липобласты, хотя вакуоли не содержат липидов. В части случаев клетки формируют своеобразные цепочки, окружающие внеклеточные пространства, и образуют ретикулярные участки. Микрокистозная часть нередко включает миксоидную строму. Участки эндодермального синуса содержат центральный сосуд, включающий участок фиброзной стромы, в котором расположен анаплазированный эпителий. Эти структуры, напоминающие эндодермальный синус, иногда называют гломерулоидными или тельцами Шиллера-Дюваля (рис. 4.19 и 4.20). Рис. 4.19. Опухоль желточного мешка. Тельца Шиллера-Дюваля (структуры эндодермального синуса) в опухоли. Окраска гематоксилином и эозином. х200 Рис. 4.20. Опухоль желточного мешка. Экспрессия PLAP. Иммуногистохимическое исследование с антителами к PLAP. х200 Папиллярная часть опухоли содержит сосочковые структуры с наличием фиброваскулярной стромы или без нее. Клетки, покрывающие сосочки, кубические, столбчатые или напоминают шляпки гвоздей (hobnail). Папиллярная часть нередко смешивается со структурами эндодермального синуса. Солидная часть сходна по строению с семиномой и состоит из полей клеток со светлой цитоплазмой и четкими клеточными границами, однако характерные для семиномы фиброзные перегородки с густой лимфоидной инфильтрацией отсутствуют, клетки менее мономорфные, чем в семиноме.
Часть солидных участков содержит заметные тонкостенные сосуды и единичные микрокисты. Хорошо сформированные железы присутствуют примерно в 1/3 опухолей желточного мешка. Миксоматозная часть характеризуется наличием элителиоидных и веретеновидных опухолевых клеток, рассеянных в богатой мукополисахаридами строме.
Также имеются многочисленные сосуды. G. Telium описал эту часть как «ангиобластическую мезенхиму». Саркоматоидная часть опухоли желточного мешка состоит из пролиферирующих веретеновидных клеток, иногда напоминающих эмбриональную рабдомиосаркому, однако экспрессирующих цитокератины. Гепатоидные участки наблюдаются примерно в 20% опухолей желточного мешка. Они состоят из мелких полигональных эозинофильных клеток, формирующих поля, гнезда и трабекулы. Клетки содержат круглые пузырьковидные ядра с заметными ядрышками. Как правило, отдельные части опухоли желточного мешка трудно дифференцировать, так как они смешиваются и переходят одна в другую.
Опухоль желточного мешка необходимо дифференцировать с семиномой, эмбриональным раком, ювенильным вариантом гранулезоклеточной опухоли. Прогноз опухоли нередко определяется возрастом, у детей он благоприятный и 5-летняя выживаемость превышает 90%; уровень AFP также связан с прогнозом.
Хориокарцинома как компонент смешанных герминогенных опухолей составляет 15%, как изолированная опухоль встречается крайне редко и составляет не более 0,3% на 6000 зарегистрированных случаев. Большинство пациентов с хориокарциномой имеют метастазы на момент установления диагноза.
Типично гематогенное метастазирование с поражением легких, головного мозга, желудочно-кишечного тракта (ЖКТ), хотя могут выявляться метастазы и в забрюшинных лимфоузлах. Описаны единичные случаи метастазов в коже и поджелудочной железе. У больных отмечается резкое повышение уровня hCG в сыворотке.
При макроскопическом исследовании ткань яичка может выглядеть нормально. но обращают на себя внимание участки кровоизлияния и некроза на поверхности разреза. Классическая хориокарцинома состоит из беспорядочно расположенных одноядерных трофобластических клеток со светлой цитоплазмой и многоядерных клеток синцитиотрофобласта с кляксообразными ядрами и плотной эозинофильной цитоплазмой. В клетках синцитиотрофобласта могут быть лакуны, заполненные эритроцитами. В центре опухоли и в окружающей ткани нередко выявляются участки кровоизлияния. Диагностические клетки обнаруживаются преимущественно по периферии опухоли. В высокодифференцированных хориокарциномах клетки синцитиотрофобласта окружают или накрывают клетки трофобласта, что придает им сходство с ворсиной хориона. В некоторых случаях в клетках синцитиотрофобласта скудная цитоплазма и дистрофические изменения. Иногда в опухоли отсутствует бифазный компонент смешанного синцитиотрофобласта, вместо него обнаруживаются только атипичные клетки трофобласта, такие опухоли называют монофазной хориокарциномой. В яичке могут быть и другие трофобластические опухоли помимо хориокарциномы. Одна из них — трофобластическая плацентарная опухоль, напоминающая одноименную опухоль матки. Новообразование состоит из клеток переходного трофобласта, которые окрашиваются плацентарным лактогеном человека. Некоторые трофобластические опухоли содержат клетки, напоминающие цитотрофобласт и выстилающие кисты с геморрагическим содержимым. Для выявления пролиферации трофобласта можно использовать антитела к hCG. Экспрессия hCG более выражена в клетках синцитиотрофобласта и в одноядерных клетках трофобласта, которые служат переходным вариантом к синцитию. Клетки цитотрофобласта обычно не содержат hCG или экспрессируют его слабо.
В клетках синцитиотрофобласта и трофобласта можно обнаружить экспрессию специфичных для беременности белков плацентарного лактогена человека и в1-гликопротеида.
Данные белки не синтезируются клетками цитотрофобласта. Синцитиотрофобласт содержит ингибин-а.
В 50% хориокарцином выявляют PLAP, в 25% клетки синцитиотрофобласта и цитотрофобласта экспрессируют раково эмбриональный антиген (СЕА).
Цитотрофобласт и синцитиотрофобласт экспресси руют цитокератины, в т. ч. цитокератины (СК7, СК8, СК18 и CR19). Экспрессия эпителиального мембранного антигена (ЕМА) отмечается приблизительно в половине хориокарцином. чаще в клетках синцитиотрофобласта. в то время как большинство других опухолей яичка (за исключением тератоидных) ЕМА не экспрессируют.
Фрагменты трофобласта могут встречаться о других герминогенных опухолях яичка; они определяются в виде гнезд или отдельных клеток, утрачивается двухкомпонентная структура хориокарциномы. Например, клетки синцитиотрофобласта, нередко обнаруживаемые в семиномах, диффузно распределены в опухоли, одноядерные клетки трофобласта отсутствуют. От хориокарциномы эти опухоли отличаются отсутствием некрозов, отрицательной реакцией с hCG и положительной с ОСТ 3/4. В редких случаях эмбриональный рак трансформируется в хориокарциному. При наличии кровоизлияний и отсутствии экспрессии hCG и ОСТ-3/4 многоядерными клетками целесообразно поставить диагноз хориокарциномы. Монофазные хориокарциномы необходимо дифференцировать с семиномой и солидным ростом опухолей желточного мешка. Андреева Ю.Ю., Франк Г.А.
Опубликовал Константин Моканов
Хориокарцинома: причины развития, диагностика и лечение хорионкарциномы в Европейской клинике
Хориокарцинома относится к трофобластическим опухолям. Она считается крайне злокачественным новообразованием из-за склонности к быстрому росту и активному метастазированию. В то же время хориокарцинома успешно поддается терапии при даже в запущенных случаях. После проведения курса лечения репродуктивная функция у большинства молодых пациенток остается сохранной.
Общая информация
Хориокарцинома — одна из разновидностей трофобластической болезни. В основе этой группы заболеваний лежат патологические изменения в процессах роста и развития трофобласта — внешней оболочки зародыша. Трофобластические опухоли относятся к редким злокачественным новообразованиям.
Они всегда ассоциированы с беременностью (с нормальной, патологической или прерванной). Они могут начаться как во время вынашивания плода, так и в послеродовом периоде (в сроки от нескольких дней до нескольких лет).
Хориокарцинома также может развиться при внематочной беременности или после аборта.
Первоначально нормальный трофобласт представлен лишь одним слоем клеток, который образует первичные ворсинки. Трофобласт необходим для нормальной имплантации зародыша в стенку матки.
Ворсины выделяют особые протеолитические ферменты, разрушающие слизистый покров матки в месте внедрения плодного яйца. Начиная со второй недели с момента оплодотворения, трофобласт преобразуется в двухслойную пластинку.
В дальнейшем к нему изнутри прирастает мезодерма, и образуются вторичные, а затем и третичные ворсины.
С этого периода (начало-конец 3-й недели внутриутробного развития) он становится хорионом — ворсинчатой оболочкой, ответственной за маточно-плацентарную циркуляцию и питание плода. Ворсины погружаются в специальные полости в эндометрии матки и, омываясь кровью разрушенных сосудов матери, получают все необходимые питательные вещества.
О трофобластической болезни говорят в случаях, когда описанные процессы нарушаются и начинается активная пролиферация элементов трофобласта, а затем и его злокачественное перерождение. При этом происходят последовательные изменения начиная от простого пузырного заноса до хориокарциномы.
Причины и механизм развития
До сих пор отсутствует единая теория происхождения трофобластических злокачественных новообразований.
В настоящее время доминирующей является иммунологическая теория, согласно которой основная роль в патогенезе развития хориокарциномы отводится иммунным факторам.
По своей сущности зародыш и его оболочки являются чужеродным генетическим материалом, а организм матери запускает защитную иммунную реакцию в ответ на имплантацию плодного яйца в полость матки.
Среди факторов риска выделяют:
- высокий паритет родов — заболеванию более подвержены повторнородящие женщины;
- аборты в анамнезе;
- белковая недостаточность в рационе;
- гормональные сбои, сопровождающиеся нарушением менструального цикла;
- прием оральных контрацептивов;
- вирусные инфекции;
- сопутствующие аутоиммунные и генетические заболевания.
В большинстве случаев хориокарцинома расположена в теле матки, в области прикрепления зародыша. Реже она обнаруживается в месте патологической имплантации при внематочной беременности — в фаллопиевых трубах, яичнике или брюшной полости.
Первичное новообразование характеризуется агрессивным ростом и отличается глубоким прорастанием в маточную стенку или в придатки. С прогрессированием заболевания возможна перфорация органа. Клетки опухоли активно продуцируют хорионический гонадотропин (ХГ).
Повышение его уровня в моче и крови является одним из диагностических критериев заболевания.
Основной путь метастазирования хориокарциномы — гематогенный. Вместе с током крови злокачественные клетки попадают в различные органы. Чаще всего поражаются легкие, головной мозг, влагалище и печень, реже — почки, надпочечники, желудочно-кишечный тракт.
Клиническая картина
Ранний и ведущий признак заболевания — маточные кровотечения различной интенсивности и выраженности (от скудных мажущих до профузных, представляющих угрозу для жизни).
Этот симптом встречается у 50-98% пациенток и не должен быть оставлен без должного внимания.
Любые патологические маточные кровотечения у женщин с репродуктивным анамнезом следует рассматривать как возможное проявление хориокарциномы.
Еще один признак — увеличение объема матки, не соответствующее сроку гестации. Уже на 4-5 неделе беременности размеры матки могут становиться больше нормы. К симптомам заболевания также можно отнести постоянную тошноту, многократную рвоту и поздний гестоз.
Признаки метастазирования практически не выражены, что еще больше затрудняет диагностику хориокарциномы. При поражении головного мозга возможно появление неврологической симптоматики в виде головной боли, нарушения движений и чувствительности в конечностях, рвоты, судорог.
Метастазы в легких могут сопровождаться дыхательной недостаточностью (одышка, синюшность носогубного треугольника) и сухим надсадным кашлем, который сопровождается кровохарканьем.
Поражение влагалища и вульвы может сопровождаться образованием безболезненных опухолевых узлов насыщенного багрового цвета.
Диагностика
Важную роль в выявлении заболевания играет правильно и детально собранный акушерско-гинекологический анамнез. После беседы с пациенткой проводится гинекологический осмотр с помощью зеркал, двуручное исследование и забор мазков. Среди методов лабораторно-инструментальной диагностики применяются:
- определение концентрации ХГ и плацентарного лактогена в сыворотке крови;
- трансвагинальное УЗ-исследование и контрастная компьютерная томография органов малого таза;
- МРТ репродуктивной системы и рядом расположенных анатомических структур.
Обязательно проводятся рутинные исследования в виде общих анализов крови, мочи, электрокардиограммы, определения гормонального статуса. Для поиска отдаленных метастазов используются методы визуализации: рентгенография, контрастная компьютерная и магнитно-резонансная томография органов грудной клетки, брюшной полости, головного мозга.
Лечение
План лечения хориокарциномы зависит от ее морфологических характеристик, локализации и распространенности, выраженности клинических симптомов и уровня ХГ. Основной метод лечения — химиотерапевтический. Он может использоваться как самостоятельно, так и в комплексе с хирургическим лечением или лучевой терапией.
Выбор химиотерапевтического режима определяется индивидуально. Стандартная химиотерапия первой линии состоит из двух препаратов — метотрексата и лейковорина. Они обладают цитотоксическим действием на опухолевые клетки, способствуя их гибели. Лечение продолжается до стабилизации концентрации ХГ. В дальнейшем проводятся сеансы профилактической химиотерапии в количестве до 3-4.
При обнаружении признаков нечувствительности хориокарциномы к лечению, схему меняют. Достоверными критериями резистентной опухоли является плато или увеличение концентрации ХГ в нескольких последовательно проведенных анализах в течение 10-14 дней.
Еще один метод лечения — хирургический. В последнее время оперативные вмешательства используются весьма ограниченно — предпочтение отдается комбинированной химиотерапии. Из хирургических способов лечения применяется органосохраняющая операция, предполагающая иссечение только злокачественного новообразования. Она может проводиться пациенткам детородного возраста в следующих случаях:
- перфорация хориокарциномой маточной стенки и последующим внутрибрюшным кровотечением;
- резистентность хориокарциномы к химиотерапевтическому лечению;
- отсутствие гематогенного метастазирования.
При больших размерах хориокарциномы может быть проведена экстирпация матки вместе с придатками. После иссечения хориокарциномы возможно проведение курсов химиотерапии. Их необходимость определяется по результатам еженедельного контроля концентрации ХГ в сыворотке крови. При наличии отдаленных метастазов также проводится химиотерапия по имеющимся схемам.
В состав комплексной терапии обязательно добавляют симптоматическое лечение: обезболивающие, противовоспалительные, антибактериальные, спазмолитические средства, глюкокортикостероиды, мочегонные препараты. Лечение пациенток проводится только в узкоспециализированных стационарах с участием нескольких врачей (онкогинеколог, химиотерапевт, невролог или нейрохирург, врач-терапевт, пульмонолог).
Прогноз
При своевременном лечении прогноз благоприятный. Хориокарцинома и ее отдаленные метастазы хорошо поддаются химиотерапии. По завершению курса лечения полного выздоровления удается добиться в подавляющем большинстве случаев (90%).
Все пациентки, имеющие в анамнезе трофобластическую опухоль, подлежат диспансерному наблюдению не менее 5 лет. Кратность профилактических осмотров определяется лечащим врачом. В первый год их количество может составлять 3-4, в дальнейшем контрольные осмотры назначают 1 раз в год.
Хориокарцинома: мгновенный рак после беременности или аборта
Хорионкарцинома — скоротечный рак у женщин, возникающий после родов, абортов и выкидышей. Первый признак начала рака — длящееся дольше обычного кровотечение.
Медицина умеет бороться с этим заболеванием, если опухоль обнаружена вовремя. Но, если затянуть с лечением, помочь будет нельзя. Это тот случай, когда молодые женщины «сгорают» от рака за несколько месяцев. Своевременно обнаружить рак можно на УЗИ.
Что это за опухоль — хориокарцинома
Выделение крови после родов, выкидыша или прерывания беременности считается нормой, поскольку эти процессы неизбежно сопровождаются травмированием тканей и повреждением сосудов. Но в норме послеабортное кровотечение должно закончиться через 4-6 дней, а послеродовое — примерно через две недели.
Если выделения крови не прекращаются, нужно срочно обратиться к врачу, пройти гинекологический осмотр и сделать УЗИ. Промедление опасно, поскольку причиной, вызывающей такое состояние, может стать чрезвычайно злокачественная опухоль хорионкарцинома (хорионэпителиома).
Новообразование формируется из ворсин трофобласта – тканей плаценты, оставшихся в организме после беременности. Причем, неважно, чем завершилось вынашивание ребенка — родами, выкидышем, абортом или операцией по удалению внематочной беременности.
Опухоль часто возникает после пузырного заноса – осложнения беременности, при котором вместо ребенка в матке развивается образование, состоящее из мелких пузырьков. При его развитии хориокарцинома может развиваться параллельно с беременностью. Но в 60% случаев опухоль диагностируется у женщин, не перенёсших пузырный занос.
Существует три формы заболевания:
- Ортотропная, при которой опухоль развивается в месте прикрепления эмбриона – в матке после маточной беременности, в яичнике или трубах – после внематочной;
- Гетеротопная – не имеющая связи с прикреплением плодного яйца и расположенная во влагалище, брюшной полости, внутренних органах — везде, куда могли попасть из матки клетки трофобласта;
- Тератогенная – редчайший вариант, при котором хориокарцинома не имеет связи с беременностью, поэтому такое образование может появиться даже у маленьких девочек . В этом случае ее причиной является наличие в организме клеток трофобласта, закрепившихся еще до рождения.
Опухоль представляет собой узел размером с вишню или грецкий орех. Она быстро увеличивается в размерах, прорастает в стенку матки и других органов, вызывая кровотечения.
Из-за быстрого роста хориокарцинома не успевает обзавестись своими сосудами, что приводит к ее некрозу и распаду. Возникает раковая интоксикация, сопровождающаяся ухудшением самочувствия, температурой, тошнотой и рвотой.
Опухоль растет очень быстро, а ее клетки с током крови проникают в легкие, печень, почки, головной мозг. За это врачи называют хориокарциному «болезнью метастазов». К счастью, ткани новообразования очень чувствительны к химиотерапии, поэтому если выявить болезнь вовремя, женщину удается спасти.
Факторы риска
Кроме пузырного заноса, провоцирующими факторами, вызывающими хориокарциному, являются:
- Аборты, особенно неоднократные и поздние, проведённые с использованием травматичного хирургического метода. Ученые определили, что риск хориокарциномы после одного аборта повышается в 21 раз, после второго – в 32 раза , а после третьего и последующих — в 34 раза;
- Внематочная беременность;
- Многочисленные выкидыши и замершие беременности;
- Первые роды в возрасте старше 35 лет и все случаи беременности после 40 лет;
- Вирусные инфекции , особенно гепатиты В, С, Д, Е;
- Прием до беременности неправильно подобранных противозачаточных таблеток;
- Нарушения менструального цикла и гормональные сбои, сопровождающимися пониженным уровнем эстрогенов;
- Плохое питание – нехватка в пище витаминов и белка;
- Пониженный иммунитет.
По невыясненным причинам, эта опухоль чаще возникает у женщин, имеющих азиатские корни и вторую группу крови А(II).
По каким признакам можно заподозрить хориокарциному
Основной признак опухоли — частые и обильные кровотечения, отличительная черта которых — самостоятельная остановка. Выделения могут иметь неприятный запах, вызванный распадом новообразования. Однако при расположении опухоли вне матки или влагалища, видимых кровотечений может и не быть.
Из-за прорастания и метастазирования опухоли в соседние органы больные жалуются на боль в животе, при поражении печени и почек отмечается болезненность в области поясницы и спины.
Часто наблюдаются повышенная температура и ухудшение общего состояния, вызванное отравлением организма продуктами метаболизма (обмена) опухоли. При метастазировании рака в легкие возникает кашель с отхождением мокроты с примесью крови.
При прорастании хориокарциномы в прямую кишку или мочевой пузырь возникают проблемы с мочеиспусканием, запоры и кровь в кале.
Женщины хрупкого телосложения замечают увеличение живота, связанное с ростом опухоли и присоединением асцита (водянки), вызванного поражением печени. Еще один симптом – набухание груди. Поскольку опухоль выделяет ХГЧ, как при беременности, применение тест-полосок может давать ложноположительный результат.
В медицине описаны случаи, когда женщины обращались к врачам с подозрением на неудавшийся аборт, или для постановки на учет по беременности. Но в результате оказывалось, что в их организме развивается опасная опухоль.
При развитии опухоли из пузырного заноса во время беременности более чем в половине случаев наблюдается увеличение размеров матки примерно на 4 недели опережающее срок. У женщин наблюдается выраженный токсикоз и кровотечения из половых путей. Плод при такой патологии погибает.
Проявления хориокарциномы на УЗИ
При ультразвуковом обследовании в полости матки, трубе, яичнике или брюшине определяется плотное образование, которое может располагаться:
- субмукозно — под эндометрием, такая опухоль растет внутрь маточной полости;
- интрамурально – внутри маточных мышц. Эта форма хориокарциномы утолщает стенку органа;
- субсерозно – снаружи матки. Такое новообразование растет внутрь и малого таза и быстро прорастает в другие органы, например, в кишечник или мочевой пузырь.
Во всех случаях опухоль выглядит как образование с низкой эхогенностью, имеющее более темный цвет по сравнению с остальными тканями. Иногда обнаруживается крупное образование ячеистой структуры, состоящее из мелких узлов.
Характерным признаком этой формы рака считается появление в яичниках текалютеиновых кист – округлых темных образований правильной формы.
При подозрении на метастазирование опухоли назначаются УЗИ брюшной полости и почек. При развитии метастаз в этих органах обнаруживаются опухолевые очаги.
Повышение ХГЧ при хориокарциноме
Анализ показывает не только наличие опухоли, но и ее активность. При росте новообразования уровень ХГЧ (хорионического гонадотропина) увеличивается в три и более раза.
Поэтому при подозрении на хориокарциному нужно сдать анализ крови на ХГЧ. Использовать для этого тест на беременность, как советуют некоторые «горе-специалисты» из интернета, не стоит. Превышение концентрации гормона в начале болезни может быть несущественным и тест ничего не покажет, ведь он разработан не для этих целей.
Лечение и прогноз
Больную после обследования направляют к онкологу. Основной метод лечения опухоли – химиотерапевтический. При ее своевременном назначении удается вылечить до 90% случаев хориокарциномы без метастаз и 75% — с метастазами. При диагностике опухоли на ранних стадиях удается даже сохранить внутренние половые органы, не прибегая к операции.
При обнаружении крупных опухолей в матке, вызывающих кровотечения, приходится ее удалять вместе с придатками
Положительной динамикой считается уменьшение опухолевого очага, исчезновение метастазов и понижение уровня ХГЧ.
Чтобы не рисковать жизнью и здоровьем, при непрекращающихся выделениях, болях в животе, плохом самочувствии и повышенной температуре, сохраняющихся после родов, аборта, самопроизвольного выкидыша или операции по поводу внематочной беременности, не надо ждать. Нужно записаться на прием к гинекологу, пройти УЗИ малого таза и сдать анализы на ХГЧ.
Хориокарцинома матки: симптомы, лечение, прогноз, причины, признаки
Хориокарцинома представляет собой злокачественную опухоль из клеток цитотрофобласта, промежуточного трофобласта и синцитиотрофобласта.
.
Заболеваемость в странах Европы и США составляет 0,02-0,05 случая на 1000 беременностей.
Опухоль встречается часто у женщин репродуктивного возраста (моложе 25 лет, средний возраст 29-31 год) и в 50% случаев развивается после полного пузырного заноса, в 25% — после самопроизвольного аборта, в 22,5% — после нормальных родов и в 2,5% — после эктопической беременности.
Патогенез хориокарциномы остается неясным, однако недавно был выделен ген-супрессор опухолевого роста NECC1, который экспрессируется в нормальных ворсинах хориона и отсутствует в клеточных линиях хориокарциномы и в удаленных опухолях. Предполагается, что инактивация этого гена лежит в основе развития хориокарциномы.
В зависимости от стадии процесса опухоль может проявляться кровотечением из половых путей, что обусловлено тенденцией к ранней сосудистой инвазии, или симптомами, связанными с наличием отдаленных метастазов.
Наиболее часто опухоль метастазирует гематогенным путем в легкие (80%), головной мозг (10%) и печень (10%). Для гестационной хориокарциномы нехарактерны лимфогенные метастазы в отличие от негестационной хориокарциномы (герминогенного происхождения).
Опухоль активно продуцирует хорионический гонадотропин, уровень которого значительно повышается в сыворотке и служит серологическим маркером диагностики и мониторинга.
В связи с этим у женщин с хориокарциномой могут выявляться децидуальная трансформация стромы и феномен Ариас-Стеллы в эндометрии, микрожелезистая гиперплазия в шейке матки и билатеральные текалютеиновые кисты яичников. Сохранение кист яичников при лечении хориокарциномы считается признаком персистенции опухоли.
Макроскопически хориокарцинома представлена одиночным или множественными темно-красными или буроватыми узлами, мягкой консистенции, четко отграниченными от окружающих тканей. При этом обычно опухоль глубоко врастает в миометрий. Иногда выявляется в виде полиповидного образования, растущего в полость матки.
Микроскопически выявляются скопления клеток цитотрофобласта и промежуточного трофобласта, окруженные по периферии ободком из многоядерных клеток синцитиотрофобласта. Атипию устанавливают в основном в клетках цитотрофобласта и промежуточного трофобласта, при этом ядра становятся крупными, гиперхромными, полигональной формы.
В клетках цитотрофобласта встречаются фигуры митоза, однако связи между митотической активностью опухоли и прогнозом не обнаружено. Ядра клеток синцитиотрофобласта, как правило, пикнотичные, но могут быть везикулярными с ядрышками, цитоплазма эозинофильная.
Соотношение между различными трофобластическими элементами в опухоли вариабельно, могут встречаться участки, содержащие только цито- и синцитиотрофобласт или сочетание промежуточного и синцитиотрофобласта. Стромальный компонент или сосуды в опухоли отсутствуют, ворсины хориона не выявляются.
В хориокарциноме часто встречаются обширные очаги некроза и кровоизлияния, поэтому сохранная опухолевая ткань обычно определяется только по периферии узла.
При иммуногистохимическом исследовании клетки синцитиотрофобласта диффузно экспрессируют хорионический гонадотропин (hCG), HSD3B1 и α-ингибин, помимо этого промежуточный трофобласт демонстрирует положительные реакции с антителами к плацентарному лактогену (hPL), Mel-CAM, HLA-G, MUC4 и все три типа трофобласта экспрессируют панцитокератин. Индекс Ki-67 обычно весьма высок — более 90%.
При генетическом исследовании в хориокарциноме обнаруживают сложный кариотип клеток с наличием амплификации 7р и делеции 8р.
Дифференциальный диагноз хориокарциномы включает персистирующий пузырный занос, трофобластическую опухоль плацентарной площадки, эпителиоидную трофобластическую опухоль и недифференцированный рак, а также предворсинчатый трофобласт ранних сроков беременности.
Не всегда можно ориентироваться на высокий уровень hCG в крови, т. к. эктопическая продукция hCG встречается и при опухолях легкого, почки, молочной железы, а также меланомах и лимфомах.
В диагностике во многом помогают иммуногистохимическое исследование и подробные клинические данные.
Прогноз хориокарциномы зависит от стадии. Выживаемость больных при I стадии — 96,7%, при II — 85,7%, при III — 52,6%, при IV стадии — 7,1 %.
Однако применение современных схем химиотерапии позволяет значительно увеличить общую и безрецидивную выживаемость с возможным восстановлением репродуктивной функции. Для оценки риска прогрессирования заболевания FIGO совместно с ВОЗ разработали прогностическую шкалу.
Без лечения хориокарцинома метастазирует в 50% наблюдений. Метастазы локализуются чаще всего в легких, печени, головном мозге и почках.
В качестве особого варианта выделяют и так называемую послеродовую хориокарциному. Она, вероятнее всего, развивается из интраплацентарной хориокарциномы.
При макроскопическом исследовании такая плацента не имеет особенностей, а опухоль может выглядеть как небольшой инфаркт или сгусток крови.
Поэтому чрезвычайно важно внимательно исследовать послед, а также материал после выскабливания на всех сроках беременности.
Около половины случаев проявляются отдаленными метастазами у матери после родов. Однако описаны случаи, когда метастазы выявлялись и у плода. Поэтому при установлении послеродовой хориокарциномы необходимо тщательно обследовать не только мать, но и ребенка.
Может ли быть рак матки от абортов
Информация и поддержка в трудной ситуации
Портал очень нуждается в финансовой поддержке. Помогите нам помогать сохранять малышей!
- Либо воспользуйтесь платёжным терминалом. Инструкция
- Вы можете пополнить наш счет онлайн либо через КИВИ-терминал.
- Вы можете пополнить наш счет онлайн, через банкомат наличными или купить предоплаченную карту, далее прислав номер карты на наш имейл: molitvoslovcom@yandex.ru
Рак груди (молочной железы): его связь с абортами и противозачаточными пилюлями
Рак груди стал эпидемическим заболеванием в США в последние годы. В публикациях на эту тему говорится, что, вероятно, каждая восьмая женщина в этой стране подвергнется этому заболеванию в течение своей жизни. Каждый год у более 175 тысяч женщин обнаруживается рак груди, и более 43 тысяч женщин умирает от него.
Это огромная перемена по сравнению с положением дел 50 лет назад, когда рак груди встречался очень редко, и эта проблема касалась главным образом тех женщин, которые никогда не рожали и не были беременны. Эту перемену очевидно объясняют изменения стиля жизни, особенно применение таких основных средств ограничения деторождения, как оральные контрацептивы и аборты.
Сегодня для среднестатистической женщины обычной практикой является применение в течение нескольких лет противозачаточных пилюль, незапланированная беременность и, как следствие, аборт. Действие этих явлений на ткань молочной железы может быть катастрофическим.
Контрацептивные гормоны стимулируют рост клеток молочной железы, давая в результате новые незрелые (неспециализированные) клетки. Благодаря доношенной беременности клетки полностью созревают, в то время как аборт и гормональные контрацептивы оставляют их незрелыми и предрасположенными к раку.
Значительное возрастание риска возникновения рака груди вследствие аборта и использования гормональных контрацептивов было четко установлено в ходе научных исследований уже в 1981 году.
Многие научные исследования изучали связь между абортами и раком груди. Одно исследование в 1957 году обнаружило, что риск возникновения рака груди у женщин, которые имели аборты, в два раза выше, чем у женщин, которые их не имели.
Исследование 1981 года обнаружило, что у женщин, чья первая беременность закончилась абортом, риск рака груди возрастает на 140%, в то время как другое масштабное исследование, проведённое в 1994 году, выявило увеличения риска у той же категории женщин на 40%.
В то же время для женщин из этой категории моложе 18 лет, прервавших беременность на сроках более 8 недель, риск возрастает на 800%!
Эстроген стимулирует рост и развитие матки в пубертатный период (период полового созревания), вызывает утолщение эндометрия (внутренней выстилки матки) в первой половине менструального цикла, и оказывает влияние на ткань молочной железы в течение всей жизни, в особенности с пубертатного периода до менопаузы (климактерического периода).
Опасения по поводу гормональных контрацептивов появились в 1972 году, когда ряд исследований на животных выявили связь между контрацептивами и раком молочной железы.
В 1981 году крупное исследование, объектом которого были уже женщины, показало, что риск возникновения рака груди возрастает на 125 % для нерожавших женщин, которые используют гормональные контрацептивы более 4 лет. Другие проведенные с тех пор исследования подтвердили возрастание риска для этой категории на по меньшей мере 40%.
Вероятно, эти показатели занижены, так как большая часть этих исследований имели конструктивные недостатки, которые могли привести к понижению точности исчисления процента риска.
Мета-анализ, проведенный в 1990 году, показал, что, в общем, исследования подтвердили возрастание риска рака груди на 72% для нерожавших женщин моложе 45 лет, которые принимали оральные контрацептивы в течение 4 или более лет.
Представляется, что использование этих контрацептивов более долгое время несёт в себе ещё более высокий риск.
И снова, эти данные не получили широкой огласки из-за излишнего внимания к определённым недоброкачественным исследованиям, чьи конструктивные недоработки вели к занижению степени риска.
Можно ли пить кофе при онкологии молочной железы
Вычисления, основанные на имеющихся результатах исследований, показывают, что в США каждый год число женщин, больных раком молочной железы, будет увеличиваться более чем на 46 800, и 10 000 из них будут умирать.
Помимо того, что гормональные контрацептивы увеличивают риск возникновения рака молочной железы, они, как выяснили ученые, значительно увеличивают риск возникновения рака шейки матки, печени, некоторых видов рака эндометрия и заболевания СПИДом. Эти гормоны снижают риск возникновения рака яичников и наиболее распространённого типа рака эндометрия, но это защитное воздействие значительно перевешивается выше перечисленными рисками.
Существует ряд высоко эффективных методик контролирования степени риска рака молочной железы (а также некоторых других рисков).
Использование Естественного Планирования Семьи вместо гормональных контрацептивов, отказ от абортов, рождение детей в ранней молодости, длительное грудное вскармливание, рождение нескольких детей, умеренность в алкоголе и похудание (для тучных женщин) несомненно значительно снизили бы факторы риска.
Применение этих методик потребовало бы значительных изменений в нашей жизни и культуре, но в результате спасло бы много жизней и предотвратило бы огромное количество страданий.
Телефон Доверия в Москве8 (800) 200-05-07
Хорионкарцинома — скоротечный рак у женщин, возникающий после родов, абортов и выкидышей. Первый признак начала рака — длящееся дольше обычного кровотечение.
хориокарцинома рак после аборта
Что это за опухоль — хориокарцинома
Выделение крови после родов, выкидыша или прерывания беременности считается нормой, поскольку эти процессы неизбежно сопровождаются травмированием тканей и повреждением сосудов. Но в норме послеабортное кровотечение должно закончиться через 4-6 дней, а послеродовое — примерно через две недели.
Если выделения крови не прекращаются, нужно срочно обратиться к врачу, пройти гинекологический осмотр и сделать УЗИ. Промедление опасно, поскольку причиной, вызывающей такое состояние, может стать чрезвычайно злокачественная опухоль хорионкарцинома (хорионэпителиома).
Новообразование формируется из ворсин трофобласта – тканей плаценты, оставшихся в организме после беременности. Причем, неважно, чем завершилось вынашивание ребенка — родами, выкидышем, абортом или операцией по удалению внематочной беременности.
Опухоль часто возникает после пузырного заноса – осложнения беременности, при котором вместо ребенка в матке развивается образование, состоящее из мелких пузырьков. При его развитии хориокарцинома может развиваться параллельно с беременностью. Но в 60% случаев опухоль диагностируется у женщин, не перенёсших пузырный занос.
Существует три формы заболевания:
- Ортотропная , при которой опухоль развивается в месте прикрепления эмбриона – в матке после маточной беременности, в яичнике или трубах – после внематочной;
- Гетеротопная – не имеющая связи с прикреплением плодного яйца и расположенная во влагалище, брюшной полости, внутренних органах — везде, куда могли попасть из матки клетки трофобласта;
- Тератогенная – редчайший вариант, при котором хориокарцинома не имеет связи с беременностью, поэтому такое образование может появиться даже у маленьких девочек . В этом случае ее причиной является наличие в организме клеток трофобласта, закрепившихся еще до рождения.
Опухоль представляет собой узел размером с вишню или грецкий орех. Она быстро увеличивается в размерах, прорастает в стенку матки и других органов, вызывая кровотечения.
Из-за быстрого роста хориокарцинома не успевает обзавестись своими сосудами, что приводит к ее некрозу и распаду. Возникает раковая интоксикация, сопровождающаяся ухудшением самочувствия, температурой, тошнотой и рвотой.
Факторы риска
Кроме пузырного заноса, провоцирующими факторами, вызывающими хориокарциному, являются:
- Аборты, особенно неоднократные и поздние, проведённые с использованием травматичного хирургического метода. Ученые определили, что риск хориокарциномы после одного аборта повышается в 21 раз, после второго – в 32 раза , а после третьего и последующих — в 34 раза;
- Внематочная беременность;
- Многочисленные выкидыши и замершие беременности;
- Первые роды в возрасте старше 35 лет и все случаи беременности после 40 лет;
- Вирусные инфекции , особенно гепатиты В, С, Д, Е;
- Прием до беременности неправильно подобранных противозачаточных таблеток;
- Нарушения менструального цикла и гормональные сбои, сопровождающимися пониженным уровнем эстрогенов;
- Плохое питание – нехватка в пище витаминов и белка;
- Пониженный иммунитет.
Кто перенес операцию рак шейки матки как вы
По невыясненным причинам, эта опухоль чаще возникает у женщин, имеющих азиатские корни и вторую группу крови А(II).
По каким признакам можно заподозрить хориокарциному
Основной признак опухоли — частые и обильные кровотечения, отличительная черта которых — самостоятельная остановка. Выделения могут иметь неприятный запах, вызванный распадом новообразования. Однако при расположении опухоли вне матки или влагалища, видимых кровотечений может и не быть.
Из-за прорастания и метастазирования опухоли в соседние органы больные жалуются на боль в животе, при поражении печени и почек отмечается болезненность в области поясницы и спины.
Часто наблюдаются повышенная температура и ухудшение общего состояния, вызванное отравлением организма продуктами метаболизма (обмена) опухоли. При метастазировании рака в легкие возникает кашель с отхождением мокроты с примесью крови.
При прорастании хориокарциномы в прямую кишку или мочевой пузырь возникают проблемы с мочеиспусканием, запоры и кровь в кале.
Женщины хрупкого телосложения замечают увеличение живота, связанное с ростом опухоли и присоединением асцита (водянки), вызванного поражением печени. Еще один симптом – набухание груди. Поскольку опухоль выделяет ХГЧ, как при беременности, применение тест-полосок может давать ложноположительный результат.
В медицине описаны случаи, когда женщины обращались к врачам с подозрением на неудавшийся аборт, или для постановки на учет по беременности. Но в результате оказывалось, что в их организме развивается опасная опухоль.
При развитии опухоли из пузырного заноса во время беременности более чем в половине случаев наблюдается увеличение размеров матки примерно на 4 недели опережающее срок. У женщин наблюдается выраженный токсикоз и кровотечения из половых путей. Плод при такой патологии погибает.
Проявления хориокарциномы на УЗИ
При ультразвуковом обследовании в полости матки, трубе, яичнике или брюшине определяется плотное образование, которое может располагаться:
- субмукозно — под эндометрием, такая опухоль растет внутрь маточной полости;
- интрамурально – внутри маточных мышц. Эта форма хориокарциномы утолщает стенку органа;
- субсерозно – снаружи матки. Такое новообразование растет внутрь и малого таза и быстро прорастает в другие органы, например, в кишечник или мочевой пузырь.
Во всех случаях опухоль выглядит как образование с низкой эхогенностью, имеющее более темный цвет по сравнению с остальными тканями. Иногда обнаруживается крупное образование ячеистой структуры, состоящее из мелких узлов.
Характерным признаком этой формы рака считается появление в яичниках текалютеиновых кист – округлых темных образований правильной формы.
При подозрении на метастазирование опухоли назначаются УЗИ брюшной полости и почек. При развитии метастаз в этих органах обнаруживаются опухолевые очаги.
Повышение ХГЧ при хориокарциноме
Анализ показывает не только наличие опухоли, но и ее активность. При росте новообразования уровень ХГЧ (хорионического гонадотропина) увеличивается в три и более раза.
Лечение и прогноз
Больную после обследования направляют к онкологу. Основной метод лечения опухоли – химиотерапевтический. При ее своевременном назначении удается вылечить до 90% случаев хориокарциномы без метастаз и 75% — с метастазами. При диагностике опухоли на ранних стадиях удается даже сохранить внутренние половые органы, не прибегая к операции.
При обнаружении крупных опухолей в матке, вызывающих кровотечения, приходится ее удалять вместе с придатками
Положительной динамикой считается уменьшение опухолевого очага, исчезновение метастазов и понижение уровня ХГЧ.
Чтобы не рисковать жизнью и здоровьем, при непрекращающихся выделениях, болях в животе, плохом самочувствии и повышенной температуре, сохраняющихся после родов, аборта, самопроизвольного выкидыша или операции по поводу внематочной беременности, не надо ждать. Нужно записаться на прием к гинекологу, пройти УЗИ малого таза и сдать анализы на ХГЧ.