- Автор
- Кирсанова Анастасия Олеговна
- Эндокринолог
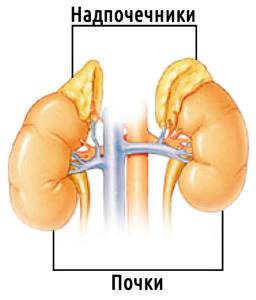
Надпочечники – это парный орган эндокринной системы, представляющий собой железы, расположенные у верхнего полюса каждой из почек. Надпочечники образованы двумя структурами: мозговым веществом (внутренним) и корковым веществом (наружным). Оба вещества регулируются центральной нервной системой.
Каждый вид вещества функционирует как самостоятельная железа, хотя анатомически они объединены в один орган. Корковое вещество. Стероидные гормоны, вырабатываемые в корковом веществе, управляют обменом веществ и энергии в организме.
Выделяют три зоны коркового вещества, в каждой из которой синтезируются специфические гормоны:
- в клубочковой зоне синтезируется альдостерон, влияющий на водно-солевой обмен;
- в пучковой зоне синтезируются глюкокортикоиды, регулирующие обмен белков, жиров и углеводов, а также обмен нуклеиновых кислот;
- в сетчатой зоне образуются половые гормоны, прежде всего андрогены, оказывающие воздействие на развитие вторичных половых признаков.
Мозговое вещество вырабатывает катехоламины (адреналин, норадреналин и дофамин). Адреналин синтезируется только в надпочечниках.
Катехоламины воздействуют на работу сердечнососудистой системы (повышают артериальное давление, изменяют частоту сокращения сердечной мышцы), вызывают повышение глюкозы в крови и стимулируют расщепление жиров, что необходимо для их усвоения организмом.
Подобное многообразие функций гормонов, вырабатываемых надпочечниками, показывает насколько важно, чтобы этот орган работал правильно. Нарушения в его работе сказываются на общем состоянии организма. В зависимости от вида и локализации патологии, проявления нарушений могут быть различными.
Основные виды заболеваний надпочечников
Гиперальдостеронизм
Гиперальдостеронизм – это патология, при которой корковое вещество надпочечников вырабатывает чрезмерное количество гормона альдостерона. Выделяют первичный гиперальдостеронизм, вызванный новообразованиями самих надпочечников, и вторичный, являющийся осложнением других заболеваний (таких как цирроз печени, хронический нефрит, сердечная недостаточность).
Симптомы гиперальдостеронизма:
Недостаточность коры надпочечников
Недостаточность коры надпочечников – состояние, характеризующееся пониженной секрецией гормонов коры надпочечников. Обычно развивается на фоне других заболеваний, часто сопровождается воспалением надпочечников.
Основные проявления:
- резкий упадок сил;
- ухудшение аппетита;
- потеря массы тела;
- гипотония (снижение артериального давления);
- функциональные нарушения кишечника;
- тошнота, рвота;
- гиперпигментация кожных покровов (избыточное отложение пигмента, вызывающее более интенсивную окраску некоторых участков кожи);
- никтурия (выделение большей части суточного объема мочи в ночное время);
- повышенное содержание сахара в крови.
Феохромоцитома
Феохромоцитома – это опухоль, развивающаяся, преимущественно из мозгового вещества надпочечников. Является гормонально-активной, то есть приводит к увеличению секреции гормонов катехоламинов.
Основным проявлением феохромоцитомы является высокое артериальное давление. На фоне повышения давления могут наблюдаться пульсирующая головная боль, бледность кожных покровов, усиленное потоотделение, тошнота, рвота, судороги. О заболевании также могут свидетельствовать приступы труднообъяснимого страха и некоторые другие симптомы.
Симптомы заболеваний надпочечников
Заподозрить, что причина патологических процессов кроется именно в заболевании надпочечников можно, если налицо сочетание нескольких основных симптомов, таких как:
Общая слабость
Ощущение общей слабости характерно как для гиперальдостеронизма, так и недостаточности коры надпочечников. Наряду со слабостью больной может жаловаться на повышенную утомляемость и снижение работоспособности.
Головная боль
Головные боли типичны для заболеваний надпочечников. Головной боли часто сопутствуют изменения давления. При недостаточности коры надпочечников оно становится пониженным, при феохромоцитоме наблюдается гипертония.
Подробнее о симптоме
Нарушения мочеиспускания
При гиперальдостеронизме наблюдается полиурия – повышенное выделение мочи. Организм стремится компенсировать потерю жидкости, отсюда возникновение жажды. Нарушения мочеиспускания наблюдаются и при недостаточности коры надпочечников.
Судороги
Такие заболевания надпочечников, как гиперальдостеронизм и феохромоцитома могут проявляться судорогами.
Подробнее о симптоме
Изменение цвета кожи
При недостаточности коры надпочечников наблюдается гиперпигментация, для феохромоцитомы характерна, наоборот, повышенная бледность кожных покровов.
Потеря веса
Одним из наиболее часто встречающихся симптомов надпочечниковой недостаточности является снижение веса. Пища хуже усваивается (нарушение всасывание в кишечнике). У больного пропадает аппетит. Всё это приводит к потере массы тела.
Методы диагностики заболеваний надпочечников
Для определения функционального состояния надпочечников используются методы лабораторной диагностики. Инструментальные методы используются для установления размеров надпочечников и выявления новообразований.
Магнитно-резонансная томография (МРТ)
МРТ является одним из наиболее чувствительных методов инструментальной диагностики, используемых для выявления опухолей надпочечников.
Подробнее о методе диагностики
Другие методы инструментальной диагностики
УЗИ почек и надпочечников не является достаточно надёжным средством обнаружения новообразований надпочечников. Надпочечники на УЗИ не всегда удаётся визуализировать.
Рентгенография (обычный рентген) для обследования надпочечников сегодня практически не применяется. Её место заняла компьютерная томография (как более информативный метод исследования).
В отдельных случаях используется сцинтиграфия надпочечников.
Записаться на диагностику
Методы лечения заболеваний надпочечников
Врачи-эндокринологи «Семейного доктора» обладают необходимой квалификацией и опытом диагностирования различных заболеваний надпочечников. При возникновении тревожащих Вас симптомов, следует обратиться к врачу как можно быстрее, чтобы начать лечение на более ранней стадии заболевания. Своевременно начатое лечение позволит получить максимальный и быстрый эффект.
В случае обнаружения патологии назначается лечение, обусловленное спецификой выявленных нарушений. Если патология надпочечников является осложнением другого заболевания, то необходимо устранение вызвавшей ее причины. Для облегчения состояния больного проводится симптоматическая терапия.
Гормональная терапия
Прежде всего, лечение направлено на восстановление нормального гормонального фона. При недостаточности коры надпочечников проводится гормональная заместительная терапия.
Хирургическое лечение
В случае развития опухолевых процессов может потребоваться хирургическое лечение.
Все заболевания
Надпочечниковая недостаточность — симптомы и основные причины
Надпочечниковая недостаточность — это состояние, которое возникает, когда повреждаются надпочечники. В связи с этим, они не могут производить необходимое количество нескольких важных гормонов. К ним относятся кортизол и альдостерон.
У людей с недостаточностью надпочечников, которую, кстати, часто путают с «синдромом уставших надпочечников» уровни гормонов кортизола и альдостерона обычно ниже, чем у здоровых людей.
В статье мы рассмотрим – что такое надпочечниковая недостаточность, симптомы и причины данного состояния.
Надпочечники действительно удивительны тем, что ежедневно производят десятки различных жизненно важных гормонов. Некоторые из них — это так называемые «гормоны стресса», такие как кортизол, которые выполняют в организме много важных ролей:
- регулируют баланс электролитов,
- регулируют удержание жидкости и массу тела,
- помогают хорошо спать ночью и концентрироваться днем,
- дают вам сексуальное влечение
- и многое другое.
Вот почему недостаточность надпочечников и гормональный дисбаланс обычно заметны и влияют на все сферы вашей жизни.
Существует две основные классификации заболеваний надпочечников. Один тип, называемый болезнью Аддисона, вызван болезнями самих надпочечников, включая рак надпочечников, инфекции или кровотечение (так называемая «первичная надпочечниковая недостаточность»). Этот тип встречается реже, и обычно вызывает физическое повреждение надпочечников, которое можно обнаружить.
Вторая группа нарушений надпочечников встречается гораздо чаще и развивается, несмотря на отсутствие физических заболеваний в надпочечниках, а скорее связанных со стрессом или аутоиммунными реакциями. Называется «вторичная надпочечниковая недостаточность». Она приводит к серьезным гормональным дисбалансам и признакам.
Симптомы надпочечниковой недостаточности
Симптомы недостаточности надпочечников
Как узнать, что вы испытываете надпочечниковую недостаточность, а не просто обыденный стресс?
Обратите внимание на следующие симптомы надпочечниковой недостаточности:
- хроническая усталость (продолжительностью более пары недель)
- мышечная слабость
- изменения в аппетите (особенно потеря аппетита)
- потеря веса
- проблемы с пищеварением (в том числе боли в животе, тошнота, рвота, диарея)
- низкое кровяное давление
- головокружение или обморок
- изменения настроения, раздражительность и депрессия
- головные боли
- тяга к соленой пище
- низкий уровень сахара в крови (гипогликемия)
- проблемы со сном, что приводит к постоянному ощущению усталости
- потливость и ночная потливость
- нарушения менструального цикла у женщин
- сниженное либидо
Эти симптомы и чувства могут проявляться постепенно и могут быть вызваны очень напряженным жизненным событием. Многие люди описывают чувство надпочечниковой недостаточности как «весь на нервах, но жутко устал». То есть вы одновременно чувствуете, как колотится сердце, вы потеете, в голове куча переживаний, но в то же время вы чувствуете усталость, стресс и раздражительность.
Большинство из этих симптомов вызваны очень низким уровнем кортизола, признаком недостаточности надпочечников.
В редких случаях может развиться более серьезная форма надпочечниковой недостаточности, называемая надпочечниковым кризисом (также аддисоновым кризисом). Иногда люди испытывают «надпочечниковый кризис» после некоторого травматического жизненного опыта.
И тогда симптомы становятся настолько невыносимыми, что приходится немедленно обращаться за медицинской помощью.
Это состояние опасно для жизни и должно лечиться профессионалами, поэтому важно немедленно обратиться в отделение неотложной помощи, если появятся симптомы.
Симптомы надпочечниковой недостаточности могут возникать постепенно или внезапно, а иногда и вызываться стрессовым событием или изменением в лечении надпочечников. «Кризис» имеет место, когда тяжелая надпочечниковая недостаточность вызвана недостаточным уровнем кортизола, из-за того, что первоначально не был диагностирован и вылечен случай более легкой надпочечниковой недостаточности.
По данным Национального института здоровья США, симптомы надпочечникового кризиса включают в себя:
- Боль в животе
- Путаница или кома
- Дегидратация
- Головокружение или бред
- Усталость
- Боль в боку
- Головная боль
- Высокая температура
- Потеря аппетита
- Потеря сознания
- Низкое кровяное давление
- Тошнота
- Глубокая слабость
- Быстрый сердечный ритм
- Учащенное дыхание
- Замедленные движения
- Необычная и чрезмерная потливость на лице или ладонях
- Рвота
В таких случаях рекомендации по лечению надпочечниковой недостаточности будут включать инъекции высоких доз стероидов, жидкости и электролитов, чтобы помочь восстановить функцию надпочечников и гипофиза. Если это состояние не лечить, то есть реальный риск летального исхода. Поэтому к этой ситуации следует относиться очень серьезно.
Причины надпочечниковой недостаточности
Основной причиной вторичной недостаточности надпочечников обычно является организм, испытывающий аутоиммунные реакции. По сути, это означает, что ваша иммунная система начинает работать с перегрузкой, нападая на собственную здоровую ткань, потому что она ошибочно подозревает, что на тело нападает «иностранный захватчик» или угроза.
Иногда проблемы с надпочечниками могут вызвать лекарства, генетические факторы, хирургическое вмешательство, болезни и серьезные инфекции. Но аутоиммунные заболевания являются причиной № 1 для вторичной надпочечниковой недостаточности.
Когда человека испытывает аутоиммунное заболевание, кора надпочечников является одной из мишеней для атаки собственным иммунитетом. Поэтому большое количество лейкоцитов и белков иммунной системы начинает атаковать и разрушать ее.
При постоянной атаке надпочечники теряют способность адекватно реагировать на стимулирующий гормон адренокортикотропин (АКТГ) со стороны гипофиза. Сложная система в организме, называемая осью гипоталамус-гипофиз-надпочечники, больше не функционирует для отправки и получения сигналов, которые регулируют выработку гормонов.
Как только надпочечники перестают реагировать на АКТГ и перестают синтезировать все необходимые гормоны, которые нам нужны, чтобы слаженно функционировать и чувствовать себя хорошо, симптомы надпочечниковой недостаточности начинают проявляться, иногда медленно, но иногда быстро и агрессивно.
В чем причина аутоиммунных реакций
Обычно это сочетание различных факторов, которые включают в себя:
- Высокий уровень стресса или очень стрессовый опыт (например, смерть в семье или серьезные изменения в жизни)
- Воздействие токсинов и загрязнений окружающей среды
- Недостаток сна и постоянное давление на себя, несмотря на чувство усталости
- Плохая диета (в том числе та, которая вызывает аллергию)
- Чрезмерные физические нагрузки / перетренированность
Другой формой надпочечниковой недостаточности является врожденная гиперплазия надпочечников, которая является генетической и является условием, при котором ребенок рождается. Этот тип встречается редко, поражая только 1 ребенка на каждые 10 000–18 000 детей. К сожалению, на данный момент нет рекомендаций по лечению этой надпочечниковой недостаточности.
Этот тип обусловлен недостатком определенных ферментов, необходимых для выработки гормонов надпочечников. Это может привести к тому, что организм вырабатывает больше андрогена, который является типом мужского полового гормона, поэтому симптомы могут включать:
- изменения менструального цикла,
- рост волос в нежелательных местах у женщин / облысение у мужчин,
- углубление голоса,
- а также другие симптомы, обычно наблюдаемые при недостаточности надпочечников.
Лечение включает в себя восстановление уровня гормонов до максимально нормального уровня, обычно с помощью гидрокортизона.
Как развивается и диагностируется надпочечниковая недостаточность
Существуют две основные части надпочечников, которые вырабатывают гормоны: внутренняя часть (мозговое вещество), которая выделяет адреналин (гормон «бой или беги») и другие подобные гормоны, и внешний слой (кора), который секретирует кортикостероиды. Основные типы картикокостероидов, продуцируемых кортексом, включают глюкокортикоиды (включая кортизол), минералокортикоиды и андрогены (мужские половые гормоны).
Из всех этих различных гормонов мы чаще всего слышим о кортизоле. Это связано с тем, что кортизол контролирует широкий спектр эмоций, реакций и функций в организме:
- активирует реакцию организма на стресс,
- повышает уровень сахара в крови,
- помогает преобразовывать питательные вещества из пищи в полезную энергию,
- запускает иммунную систему,
- вызывает воспалительные реакции
- и многое другое.
Фактически, исследователи полагают, что кортизол выполняет сотни различных функций в организме и так или иначе затрагивает почти каждый орган и систему.
Помимо кортизола, другие гормоны надпочечников, такие как минералокортикоиды, помогают поддерживать уровень питательных веществ в организме, включая натрий и калий, которые необходимы, чтобы сбалансировать друг друга и поддерживать нормальное кровяное давление.
Андрогены — это еще один тип, классифицируемый как половые гормоны, которые есть у женщин и мужчин. Андрогены (включая тестостерон) часто называют «мужскими половыми гормонами», потому что они участвуют в мужских функциях организма, таких как наращивание мышечной массы, контроль роста волос и поддержание либидо.
Первичная надпочечниковая недостаточность
Болезнь Аддисона (также называемая первичной или хронической недостаточностью надпочечников, или гипокортизолизмом) является одним из типов аутоиммунного эндокринного расстройства, которым страдает один из 100 000 человек.
Симптомы болезни Аддисона обычно еще более выражены и включают потерю веса, мышечную слабость, усталость, низкое кровяное давление и изменения цвета кожи.Считается, что болезнь Аддисона является результатом аналогичных нарушений надпочечников, особенно низкого уровня кортизола.
Считается, что около 70% зарегистрированных случаев болезни Аддисона вызваны аутоиммунными нарушениями, при которых иммунная система вырабатывает высокий уровень антител для разрушения надпочечников.
Как должны работать надпочечники у здорового человека
Часть мозга, называемая гипоталамусом (который считается «центром контроля» для большинства гормонов), отправляет гипофизу «высвобождающие гормоны», чтобы контролировать выработку половых гормонов, щитовидной железы и надпочечников. Затем гипофиз связывается с надпочечниками, посылая ему сигналы АКТГ, которые предназначены для стимуляции выработки гормонов надпочечников.
Обычно надпочечники выполняют свою работу, вырабатывая надлежащие уровни кортизола и других гормонов, а гипофиз и гипоталамус получают сообщение — но у людей с недостаточностью надпочечников все линии связи нарушены.
Диагностика надпочечниковой недостаточности
В рекомендации по диагностике вторичной надпочечниковой недостаточности входят:
- Анализ симптомов, анамнез (уровень стресса)
- Анализ крови и мочи на гормоны: АКТГ, кортизол.
- Тест стимуляции АКТГ — инъекция синтетического АКТГ вместе с тестированием реакций в крови и моче на изменение уровня кортизола. Даже при введении АКТГ у людей с надпочечниковой недостаточностью кортизол почти не повышается или отсутствует. Тест на стимуляцию ЦРБ может также помочь определить причину недостаточности надпочечников и включает взятие крови до и через 30, 60, 90 и 120 минут после инъекции АКТГ.
- Анализ крови на инсулин-индуцированную гипогликемию — также может выявить низкое содержание натрия в крови, низкое содержание глюкозы в крови и высокое содержание калия в крови, которые иногда наблюдаются у людей с проблемами надпочечников.
- Анализ крови на антитела – диагностика аутоиммунных заболеваний.
В статье мы разобрали – что такой надпочечниковая недостаточность, симптомы и основные причины. Если у вас есть вопросы — вы можете задать их в х!
Далее читайте о лечении данного заболевания методами натуропатии и нутрициологии.
Мы будем благодарны, если вы поделитесь этой статьей в социальных сетях!
Надпочечниковая недостаточность — симптомы, лечение, причины болезни, первые признаки
Опубликовано: 2 ноября 2017
naromed.ru
Надпочечниковая недостаточность — патологическое состояние организма, прогрессирующее при малой выработке гормона. Выделяют первичную и вторичную форму заболевания. Для первого типа характерно малое выделение гормонального секрета коры надпочечников. При вторичной форме страдает гипоталамо-гипофизарная система.
Описание надпочечниковой недостаточности
В клинической картине у пациента отмечается изменение цвета кожных покровов (они приобретают пигмент бронзового оттенка), тоже самое происходит со слизистой оболочкой. Общее состояние сильно ухудшается, появляются позывы и рвота, тошнота, диарея, возможны обморочные состояния.
Надпочечниковая недостаточность у детей часто возникает на фоне сильного стрессового потрясения.
При отсутствии своевременного лечения у пациентов нарушается водно-электролитный баланс, что приводит к неполному функционированию сердечной системы. В дальнейшем существует вероятность развития криза.
В урологии надпочечниковая недостаточность у мужчин диагностируется также часто, как и у женщин, вне зависимости от возраста, образа жизни и сферы деятельности.
Процесс выработки гормона надпочечниками
Основной функцией коркового вещества надпочечников является выработка глюкокртикостероидных (отвечает за реакцию на стресс) и минералокортикоидных гормонов (отвечает за выработку мочи).
Благодаря этим элементам в организме происходит регуляция обмена веществ в тканях, а именно: белковый и углеводный обмен, контроль водно-солевого баланса.
За правильную работу надпочечников отвечает гипофиз и гипоталамус путем выработки адренокортикотропного гормона и кортиколиберина.
Если в описанном механизме происходит сбой, у человека начинает развиваться надпочечниковая недостаточность, что обусловлено гипофункцией коры органа и недостаточной выработкой необходимых гормонов.
Классификация надпочечниковой недостаточности
Патология может протекать в хронической или острой форме.
При развитии острой формы заболевания у пациента полностью, или практически полностью не функционирует кора надпочечников. Зачастую патологию диагностируют как осложнение первичного или вторичного хронического типа.
Острая надпочечниковая недостаточность, виды:
- сердечно-сосудистая (нарушается функционирование сердечной системы);
- желудочно-кишечная (явная дисфункция ЖКТ);
- нервно-психическая (у пациента постоянные головные боли).
В урологии выделяют три стадии надпочечниковой недостаточности хронического типа:
- Заболевание первичной стадии. Патология классифицируется как хроническая, при этом у пациента в клинической картине наблюдается деструкция коры надпочечников на 90%.
- Заболевание вторичной стадии. Является осложнением не долеченной первичной стадии надпочечниковой недостаточности.
- Заболевание третичной стадии. Развивается при поражении гипоталамуса.
Помимо этого медики выделяют еще один тип заболевания, также хронического характера. Он возникает ввиду нарушения рецепции гормонов стероидной группы. Чаще всего причиной этому является прием различных медицинских препаратов.
Осложнения надпочечниковой недостаточности
Когда в организме человека происходит какое-либо нарушение в работе различных систем, это может привести к усугублению состояния пациента, а при отсутствии правильного лечения даже стать причиной летального исхода.
Если рассматривать самые серьезные осложнения надпочечниковой недостаточности, то им будет являться аддисонический криз. Такое состояние пациента можно охарактеризовать, как завершающую стадию прогрессирования заболевания.
После нее наступает коматозная стадия, когда у человека полностью отсутствует двигательная и психологическая активность.
Заподозрить наступление аддисонического криза не составляет труда даже для человека, далекого от медицины. Больной резко теряет силы, начинает ослабевать вплоть до наступления крайней степени изнеможения.
Показатели артериального давления настолько низки, что вероятность потери сознания практически 100%. При всем этом осложнением криза выступают приступы тошноты, рвота, дисбактериоз и последующее обезвоживание организма.
При наступлении криза высока вероятность летального исхода, ведь такое состояние практически не поддается терапевтическому воздействию.
Надпочечниковая недостаточность: прогноз на выздоровление
Если у человека была диагностирована надпочечниковая недостаточность, чем опасна патология уже известно. Однако это не говорит о том, что болезнь совершенно нельзя вылечить, и человек обречен на верную и медленную гибель.
При своевременно обращении к опытному специалисту (урологу), который разработает правильную схему гормональной заместительной терапии, течение надпочечниковой недостаточности, прогноз на выздоровление и дальнейшее функционирование органов в полном объеме — благоприятный.
Хроническая надпочечниковая недостаточность последствия высказывает средней тяжести, однако здесь также важно своевременно проходить курсовое лечение. При отсутствии профилактики и терапии исход болезни не будет благоприятным.
Чтобы точно диагностировать заболевание нужно проходить полный осмотр у эндокринолога, и регулярно сдавать назначенные анализы. При необходимости может потребоваться помещение пациента в условия стационарного лечения.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу
Первичная надпочечниковая недостаточность. Клинические рекомендации
- Надпочечниковая недостаточность
- Глюкокортикоиды
- Кортизол
- Минералокортикоиды
- Альдостерон
- Болезнь Адиссона
- Адреналэктомия
- Кортикотропин-рилизинг гормон
- Кора надпочечника
- Кортизол
- Адренокортикотропный гормон
- Ренин
- Адренолейкодистрофия
- Гидрокортизон
- Флудрокортизон
Список сокращений
- НН – надпочечниковая недостаточность
- ХНН – хроническая надпочечниковая недостаточность
- ПНН –первичная надпочечниковая недостаточность
- КРГ – кортикотропин –рилизинг гормон
- АКТГ – адренокортикотропный гормон
- АРП – активность ренина плазмы
- ОЦДЖК – очень длинноцепочечные жирные кислоты
- АПС – аутоиммунный полиэндокринный синдром
- ВДКН – врожденная дисфункция коры надпочечников
Термины и определения
- Стероидогенез – процесс синтеза стероидных гормонов (в надпочечниках и гонадах) из холестерина.
- Глюкокортикоид – гормон, синтезируемый в коре надпочечника (кортизол).
- Минералокортикоид – гормон, синтезируемый в коре надпочечника (альдостерон).
- Моногенное заболевание – наследственное заболевание, к которому приводят мутации в одном гене.
- Адреналэктомия – хирургическое удаление надпочечника (односторонняя) или надпочечников (двухсторонняя).
1. Краткая информация
1.1. Определение
Надпочечниковая недостаточность (НН) – синдром, обусловленный дефицитом синтеза и секреции кортизола в коре надпочечников.
1.2. Этиология и патогенез
В большинстве случаев (но не во всех) дефицит глюкокортикоидов (кортизола) сочетается с дефицитом минералокортикоидов (альдостерона).
При отсутствии заместительной терапии надпочечниковая недостаточность является смертельно опасным заболеванием.
Пациент, страдающий хронической первичной надпочечниковой недостаточностью (ПНН), нуждается в постоянной заместительной терапии глюкокортикоидами (и, в большинстве случаев, минералокорикоидами).
Хроническая ПНН – этиологически гетерогенное заболевание.
Поражение надпочечников может развиваться в результате воздействия внешних факторов – кровоизлияние (чаще у детей до 1 года), инфекционное (туберкулез), опухолевое (лимфома, метастазы), адреналэктомия (при опухолях надпочечников, болезни Кушинга). У детей чаще причиной ПНН является одно из наследственных заболеваний, сопровождающихся нарушением эмбриогенеза, деструкции надпочечников или дефектами стероидогенеза
Этиология первичной ХНН (Таблица 1)
Таблица 1. Этиология ПНН
| Нозология | Ген |
| НАСЛЕДСТВЕННЫЕ ВАРИАНТЫ | |
| Врожденная дисфункция коры надпочечников (7 вариантов) |
|
| Аутоиммунная изолированная НН | Полигенное наследование (предрасполагающие аллели системы HLA-DQ, HLA-DR) |
| Аутоиммунный полигландулярный синдром 1 типа | AIRE |
| Аутоиммунный полигландулярный синдром 2 типа | Полигенное наследование |
| Х-сцепленная адренолейкодистрофия | ALD |
| Семейный изолированный глюкокортикоидный дефицит | MC2R, MRAP, MCM4, NNT, STAR, ALADIN |
| Врожденная Х-сцепленная гипоплазия надпочечника | ген DAX, делеция Х-хромосомы |
| Синдром Олгроува (Триплет А) | ALADIN |
| Синдром Смита-Лемли-Опица | DHCR7 |
| IMAGe синдром | Не известен |
| Синдром Кернса-Сейра | Дефекты митохондриальной ДНК |
| ПРИОБРЕТЕННЫЕ ВАРИАНТЫ | |
|
Нет генетической природы |
1.4. Кодирование по МКБ – 10
- E27.1 – Первичная недостаточность коры надпочечников;
- E27.2 – Аддисонов криз;
- E27.4 – Другая и неуточненная недостаточность коры надпочечников;
- E27.8 – Другие уточненные нарушения надпочечников;
E27.9 – Болезнь надпочечников неуточненная.
1.5. Классификация
В зависимости от уровня поражения в системе гипоталамус-гипофиз-надпочечники, НН бывает первичной, которая обусловлена патологией самих надпочечников, и центральной — вторичной (связанной со сниженной секрецией адренокортикотропного гомона (АКТГ) гипофиза) или третичной (связанной с нарушением секреции кортикотропин-рилизинг-гормона (КРГ) в гипоталамусе).
Данные рекомендации посвящены хронической первичной надпочечниковой недостаточности (ПНН).
1.6. Клиническая картина
Недостаточность глюкокортикоидов (кортизола) проявляется слабостью, быстрой утомляемостью, снижением аппетита и потерей веса, обмороками, судорогами с потерей сознания. Судорожный синдром обусловлен низким уровнем глюкозы в крови (гипогликекмией), чаще развивается после длительного ночного перерыва в приемах пищи.
Недостаточность минералокортикоидов (альдостерона) проявляется тошнотой, повышенной потребности в соли, рвотой, повторной и не приносящей облегчения, приводящей к обезвоживанию, что принято называть «сольтеряющими кризами». Симптомы обычно резко усиливаются на фоне других заболеваний, высокой температуры, стрессовых ситуаций.
Почти все симптомы дефицита кортизола и альдостерона являются неспецифичными, то есть могут быть признаком заболеваний других органов и систем (желудочно-кишечного тракта, центральной нервной системы и др).
Наиболее специфическими проявлениями первичной надпочечниковой недостаточности являются гиперпигментации кожи и /или слизистых и повышенная потребность в соли. Часто окружающие впервые замечают гиперпигментацию на открытых участках тела (лицо, кисти рук).
Максимальные проявления гиперпигментации отмечаются на коже наружных половых органов, подмышечных областей, коленей, локтей, а также пигментируются соски, пупок, перианальная область и рубцы на месте повреждения кожи.
Участки гиперпигментации могут быть на слизистых оболочках полости рта.
При центральных формах гипокортицизма никогда не бывает гиперпигментаций, т.к. уровень АКТГ всегда низкий.
Для вторичной и третичной надпочечниковой недостаточности не характерен дефицит минералокортикоидов (альдостерона), следовательно, симптомов потери соли у таких пациентов не будет.
Остальные клинические признаки являются общими для первичной, вторичной и третичной надпочечниковой недостаточности
2. Диагностика
2.1.Жалобы и анамнез
Жалобы:
- судорожный синдром
- гиперпигментация кожи
- приступы гипогликемии (потеря сознания, дрожь, потоотделение)
- постоянная слабость
- повышенная утомляемость
- снижение аппетита, потеря веса
- повторная рвота, тошнота, диарея на фоне заболеваний, высокой температуры, стресса
- тяга к соленой пище
Данные анамнеза
- Наличие у пациента заболевания, одним из компонентов которого может быть надпочечниковая недостаточность
- Наличие близких родственников, страдающих наследственными формами хронической надпочечниковой недостаточности
Пациенты без каких-либо клинических проявлений ХНН, но имеющие заболевание, компонентом которого может быть ХНН, а также родственников с наследственной формой ХНН следует относить в группу высокого риска по развитию НН. В таком случае необходимо генетическое консультирование, специфическое обследование, включающие генетическую диагностику и/или проведение уточняющей диагностики на наличие скрытой субклинической ХНН.
Определение конкретной нозологической формы надпочечниковой недостаточности позволяет предсказывать течение заболевания, вероятность появления патологии других органов и систем и определять тактику лечения пациента.
Установление генетического дефекта при наследственных формах гипокортицизма дает возможность определить риск рождения больных детей в семье пациента, проводить пренатальную диагностику, а в некоторых случаях и пренатальное лечение плода [BIII].
2.2. Физикальный осмотр
При осмотре диагностическое значение имеют следующие симптомы:
- гиперпигментация кожных покровов и слизистых (локальная или диффузная);
- бледность или сероватый оттенок кожи;
- низкое АД;
- дефицит массы тела или резкая потеря веса.
Ни одно из клинических проявлений не является строго специфическим критерием диагностики ХНН и требует лабораторного подтверждения [BII].
2.3. Лабораторная диагностика
- На первом этапе обследования рекомендуется проанализировать следующие лабораторные показатели:
- Уровень кортизола в сыворотке (в 8.00)
- Уровень АКТГ в плазме крови (в 8.
00)
- Глюкоза в сыворотке крови
- Уровень калия в сыворотке крови
- Уровень натрия в сыворотке крови
- Ренин в плазме крови (активность ренина плазмы)
Уровень убедительности рекомендаций В.
Уровень достоверности доказательств 3.
Комментарий: Забор крови для гормональных исследований производят утром в 8-9.00 натощак.
В условиях стационара забор крови для измерения ренина, АРП проводят лежа, после ночного сна пациент не должен принимать вертикальное положение до момента забора крови или лежать в течение 2х часов перед процедурой забора крови. При невозможности забора крови лежа применяются другие нормативы для оценки показателя ренина.
- Рекомендовано первым диагностическим шагом определить уровень базального кортизола и АКТГ в крови.
Уровень убедительности рекомендаций В. Уровень достоверности доказательств 2.
Недостаточность коры надпочечников
Причины, вызывающие недостаточность коры надпочечников
Недостаточность коры надпочечников бывает острая и хроническая. Хроническая недостаточность коры надпочечников может быть первичной и вторичной.
Первичная недостаточность коры надпочечников (болезнь Аддисона) возникает в результате разрушения ткани самого надпочечника. Первичная недостаточность надпочечников развивается, если сохранено и функционирует менее 10-15% ткани надпочечника.
К предрасполагающим факторам первичной надпочечниковой недостаточности относятся:
- инфекционные заболевания (сифилис, туберкулез, грибковые заболевания надпочечников);
- амилоидоз надпочечников;
- ВИЧ-инфекция;
- идиопатическая атрофия коры надпочечника (аутоиммунный процесс, при этом в организме по неизвестной пока причине нарушается система иммунного контроля, и образуются аутоантитела, разрушающие клетки собственных надпочечников).
Вторичная недостаточность коры надпочечника возникает при заболеваниях головного мозга с поражением гипофиза или гипоталамуса (опухоли головного мозга, черепно-мозговые травмы, после операций на головном мозге, после лучевой терапии, при различных интоксикациях), которые в норме контролируют работу надпочечников.
Острая надпочечниковая недостаточность, или аддисонический криз — острое коматозное состояние.
Острая недостаточность коры надпочечников может развиться:
- на фоне уже имеющейся хронической недостаточности гормонов коры надпочечников;
- при оперативном удалении надпочечников по поводу болезни Иценко-Кушинга (синдром Нельсона);
- при резкой отмене глюкокортикоидов, назначенных с целью лечения.
- Причиной острой надпочечниковой недостаточности может стать аутоиммунный тиреоидит (синдром Шмидта).
Острая недостаточность коры надпочечников может возникнуть у новорожденного вследствие кровоизлияния в надпочечники во время тяжелых и затяжных родов, вследствие родовой травмы или воздействия различных инфекций.
Такое состояние называется синдром Уотерхауза-Фридериксена.
У взрослых и пожилых людей кровоизлияние в надпочечники может произойти на фоне травм живота и грудной клетки, при передозировки антикоагулянтов, при оперативных вмешательствах, сепсисе, перитонитах, ожогах.
При недостаточности коры надпочечников резко падает содержание в крови их гормонов глюкокортикоидов и минералокортикоидов. При этом организм теряет способность адаптации к стрессовой ситуации.
Признаки, характерные для недостаточности коры надпочечников
Первичная надпочечниковая недостаточность (аддисонова болезнь) — встречается сравнительно редко, возникает в любом возрасте и представителей обоего пола.
Первичная недостаточность коры надпочечников обычно начинается постепенно. В начале появляются жалобы на слабость, утомляемость, особенно к вечеру.
Иногда такая слабость возникает только после физических нагрузок или стрессовых ситуаций. Ухудшается аппетит, пациенты часто болеют простудными заболеваниями.
Появляется плохая переносимость солнечного излучения, сопровождающаяся стойким загаром.
С течением болезни Аддисона мышечная слабость становится все более выраженной. Пациенту тяжело осуществлять любые движения. Даже голос становится тихим. Снижается масса тела.
Почти у всех больных появляется стойкая гиперпигментация (усиление окраски кожи), особенно в местах трения одежды, на открытых местах тела, подвергающихся загару, усиливается окраска сосков, губ, щек. Возникает стойкое снижение артериального давления, учащение сердечного ритма.
Появляются нарушения со стороны желудочно-кишечного тракта: тошнота, рвота, запор, сменяющийся поносом. Снижается количество глюкозы в крови. Нарушается работа почек, часто проявляющаяся ночным мочеиспусканием.
Со стороны центральной нервной системы возникают нарушения внимания, памяти, депрессивные состояния. У женщин в связи с недостатком андрогенов выпадают волосы на лобке и в подмышечных впадинах.
У больных с вторичной недостаточностью коры надпочечников отмечаются большинство тех же признаков и симптомов, что у больных с аддисоновой болезнью, но для них характерно отсутствие гиперпигментации.
Для аддисонического криза характерны: сердечно-сосудистая недостаточность, падение артериального давления, желудочно-кишечные расстройства (неукротимая рвота, жидкий многократный стул), нервно-психические нарушения.
Прогноз
Прогноз у больных с аддисоновой болезнью зависит в основном от профилактики и лечения аддисоновых кризов.
В случае инфекции, травмы, включая хирургические операции, желудочно-кишечных расстройств или других видов стресса необходимо немедленно увеличивать дозы принимаемого гормона.
Лечение должно быть направлено на быстрое повышение уровня глюкокортикоидов в крови и восполнение дефицита натрия и воды.
Что может сделать ваш врач?
Диагностика ранних стадий недостаточности надпочечников часто затруднена.
Однако легкие нарушения со стороны желудочно-кишечного тракта с уменьшением массы тела, потерей аппетита и подозрением на усиленную пигментацию оправдывают проведение специальных провоцирующих тестов, для исключения недостаточности надпочечников, особенно до начала заместительной терапии гормонами. Все больные с аддисоновой болезнью должны получать специфическую заместительную терапию с гормонами: глюкокортикоиды и минералокортикоиды.
В процессе лечения больных с аддисоновой болезнью следует периодически регистрировать массу тела, уровень калия в сыворотке крови и артериальное давление.
Заместительная глюкокортикоидная терапия у больных с вторичной недостаточностью коры надпочечников не отличается от таковой у больных с аддисоновой болезнью. В заместительной минералокортикоидной терапии обычно нет нужды. Во всем остальном лечение больных с вторичной недостаточностью коры надпочечников базируются на тех же принципах.
Адекватная заместительная терапия кортикостероидными гормонами под постоянным контролем наиболее эффективные методы профилактики аддисонического криза.
Что можете сделать вы?
При появлении вышеперечисленных симптомов необходимо незамедлительно обратиться к врачу. В случае нелечения данного заболевания в любой момент может возникнуть аддисонический криз, который тяжело поддается лечению и может привести к гибели.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Острая надпочечниковая недостаточность
Острая недостаточность коры надпочечников чаще всего возникает у больных с хронической надпочечниковой недостаточностью.
Например, если они перестают принимать гормоны кортикостероиды, восполняющие нехватку собственных.
То же самое может произойти на фоне травм, операций, острых инфекционных заболеваний, при смене климата, тяжелой физической нагрузке, сильном психоэмоциональном стрессе.
Кроме того, аддисонический криз бывает:
- при остром кровоизлиянии в надпочечники или при развитии в них инфаркта (некроза ткани);
- при менингите, сепсисе, сильной кровопотере (ранения, роды), ожоговой болезни.
Что происходит?
Надпочечники практически полностью перестают вырабатывать гормоны, что приводит к нарушению всех видов обмена веществ. В первую очередь, наступает резкое обезвоживание организма и уменьшается объем циркулирующей крови.
Нарушение обмена калия приводит к тому, что сердечная мышца начинает хуже сокращаться. Параллельно страдает углеводный обмен: снижается уровень сахара в крови, повышается чувствительность клеток к инсулину. Нарушается работа почек.
Состояние человека внезапно и очень быстро ухудшается:
Надпочечниковый криз развивается в срок от нескольких часов до нескольких дней. В предкризовом периоде нарастает мышечная слабость, исчезает аппетит, появляются боли в мышцах.
Симптомы острой надпочечниковой недостаточности (криза):
- резко снижается артериальное давление, что проявляется обильным потом, похолоданием рук и ног, внезапной слабостью;
- нарушается работа сердца, развивается аритмия;
- появляются тошнота и рвота, сильные боли в животе, понос;
- резко снижается выделение мочи (олигоанурия);
- нарушается сознание. Вначале больной вял, с трудом говорит, голос тихий, невниятный. Затем возникают галлюцинации, обморок, наступает кома.
При появлении подобных симптомов необходима срочная госпитализация.
Диагностика и лечение
Для диагностики острой надпочечниковой недостаточности назначают:
- Общий анализ крови. Отмечается повышение количества эритроцитов (эритроцитоз) и гемоглобина (за счет сгущения крови), увеличение количества лейкоцитов и СОЭ;
- Анализ крови на сахар: гипогликемия (снижение уровня сахара);
- Биохимический анализ крови: отмечается повышение уровня калия и креатинина, снижение уровня натрия, хлоридов;
- Общий анализ мочи: определяется белок, эритроциты, иногда ацетон;
- Исследование уровня гормонов надпочечников в моче и в крови: выявляется резкое снижение количества кортикостероидов (кортизола, альдостерона и др.);
- ЭКГ: признаки гиперкалиемии.
Лечение проводится в отделении реанимации или интенсивной терапии.
Основа лечения — капельницы с кортикостероидами и специальными растворами. Также проводятся мероприятия по выведению больного из шокового состояния. Если лечение начато вовремя, шансы вывести больного из криза повышаются.
После выздоровления у больных остаются признаки нарушения функции надпочечников, поэтому они нуждаются в пожизненной заместительной терапии синтетическими аналогами гормонов коры надпочечников.
Профилактика
Для предупреждения надпочечникового криза необходимо проведение адекватной заместительной гормональной терапии при хронической недостаточности коры надпочечников и других заболеваниях, требующих постоянного приема кортикостероидов.
Ни в коем случае нельзя самостоятельно прекращать приём кортикостероидов или снижать их дозировку. Необходимо постоянно поддерживать контакт с врачом-эндокринологом, который корректирует дозу лекарства в зависимости от физической активности и состояния здоровья пациента.